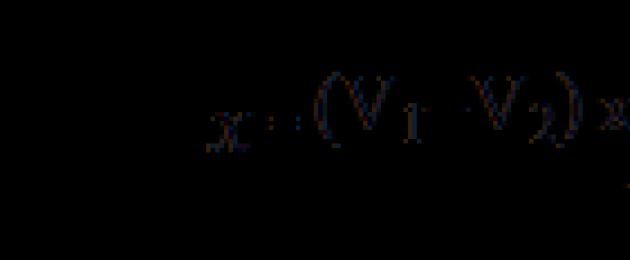Введение
1.2 Этиология артериальной гипертонии
1.3 Влияние современного образа жизни на развитие сердечнососудистых заболеваний
Глава 3. Собственные исследования. Изучение распространения заболеваемости ГБ на территории Шумерлинского района за 3 года (2000–2002гг.)
Заключение
Приложения
Введение
Актуальность проблемы
Артериальная гипертензия – это стабильное повышение артериального давления – систолического до величины > 140мм рт.ст. и/или диастолического до уровня > 90мм рт.ст. по данным не менее чем двухкратных измерений по методу Короткова Н.С. при двух или более последовательных визитах пациента с интервалом не менее 1 недели.
Артериальная гипертензия – одна из наиболее распространенных форм патологии. Известно, что частота гипертензии в общей популяции составляет около 15%, а если включить в это число лиц с пограничной артериальной гипертензией, то доля населения планеты с повышенным артериальным давлением возрастет до 25%, а среди людей в возрасте старше 65 лет – 50% и более. Столь широкая распространенность артериальной гипертензии обусловливает тот факт, что данная группа заболеваний является одной из ведущих причин трудопотерь, инвалидизации и смертности населения. Имеются сообщения, что в 70-х и 80-х годах нашего столетия в США насчитывалось примерно 60 млн. человек с повышенным кровяным давлением. Это в определенной мере приводит к 650 тыс. летальных исходов от острой коронарной недостаточности и 170 тыс. смертей от инсульта ежегодно.
Сердечнососудистые заболевания занимают 1-е место среди причин смертности, инвалидности населения, 3,4 место среди причин заболеваемости, т.е. имеется тенденция к увеличению заболеваемости, смертности от ССЗ. Выявлено, что 57% больных мужчин с сердечно-сосудистыми поражениями выходят на инвалидность в трудоспособном возрасте и даже среди инвалидов почти 43% лиц трудоспособного возраста. Среди женщин меньше лиц трудоспособного возраста при выходе на инвалидность (47%), а среди инвалидов женщины составляют почти 29%. Значительная часть инвалидов вследствие сердечнососудистых заболеваний среди мужчин получает 1-ю(почти 4%) и чаще 2-ю группу инвалидности (около 58%) и 2% и 53% среди женщин, что свидетельствует о тяжести заболеваний. Общее число инвалидов среди женщин составляет 254,8 против 175,9 у мужчин на 10000 населения. Столь же высокий удельный вес сердечнососудистых заболеваний среди причин инвалидности отмечают исследователи других стран. Например, 43% всех случаев инвалидности у мужчин ФРГ были вызваны сердечнососудистыми заболеваниями.
Таким образом, сердечнососудистая патология в целом (и АГ в частности) продолжает оставаться проблемой номер один в здравоохранении. Это связано в первую очередь с их преобладанием в структуре смертности и возрастающим удельным весом в структуре заболеваемости населения, широким распространением и огромной социально-экономической значимостью этих заболеваний.
Приведенные факты свидетельствуют о нерешенности многих проблем диагностики, лечения и профилактики гипертензий, а также диспансерного наблюдения за пациентами с повышенным артериальным давлением.
В 1922 году Г.Ф. Ланг сформулировал положение, согласно которому все артериальные гипертензии (АГ) могут быть разделены на первичную – гипертоническую болезнь (ГБ) – и вторичные (симптоматические) гипертензии (САГ).
Синдром АГ включает себя большую группу различных заболеваний, среди них наиболее частым является ГБ, диагностика которой вызывает наибольшие трудности, ибо осуществляется методом исключения вторичных гипертензий. Практически при постановке диагноза ГБ необходимо исключить более 100 заболеваний, сопровождающихся симптоматической артериальной гипертензией. Таким образом, диагностика ГБ сводится, с одной стороны, к установлению стойкого гипертензивного синдрома, а с другой – к дифференциальной диагностике гипертензивных состояний.
Вместе с тем САГ распространены значительно шире, чем это обычно принято считать. Эссенциальная (первичная) артериальная гипертония составляет 90-92% (а по некоторым данным 95%), вторичная – около 8-10% от всех случаев повышенного артериального давления.
В России от 3 до 6 млн. человек страдают симптоматическими гипертензиями, которые чаще всего вызываются поражением паренхимы и сосудов почек, а также эндокринными нарушениями.
К сожалению, несмотря на успехи в создании диагностической аппаратуры и развитии лабораторных технологий, своевременная диагностика САГ остается нерешенной проблемой, как для нашей страны, так и для высокоразвитых государств Европы и Северной Америки. Известно, что у значительной части больных вазоренальной гипертензией диагноз устанавливается через три года и более от начала заболевания, а у лиц с неудовлетворительными результатами реконструктивных вмешательств на почечных артериях запаздывание диагностики составляет обычно 7 и более лет [Петров В.И. и др., 1984]. Такие нозологические формы, как первичный гиперальдостеронизм и акромегалия, диагностируется в среднем через 5-7 лет после появления первых симптомов.
Весьма интенсивно ведется поиск новых лекарственных средств с целью воздействия на малоизвестные и до сего времени патогенетические механизмы болезни, совершенствуются уже существующие препараты.
Международные и национальные организации активно участвуют в этом процессе. Так, в ноябре 1997г. был опубликован VI отчет Объединенного национального комитета по профилактике, диагностике, оценке и лечению АГ. В феврале 1999г. вышли в свет рекомендации ВОЗ и Международного общества гипертонии. В них обобщены результаты эпидемиологических и клинических исследований, проведенных в разных странах мира. В последние годы и в России издан ряд монографий и практических руководств, посвященных этой важной проблеме. Выводы специалистов порой неутешительны. Так, по данным Научно-исследовательского центра профилактической медицины Минздрава РФ (1999), осведомленность населения о наличии АГ, процент лечащихся и контролирующих АД (т.е. лечащихся эффективно) снизились (особенно среди мужчин) в сравнении с таковыми в 80-е годы. Между тем в многочисленных исследованиях, проведенных за рубежом, доказано, что с помощью регулярной терапии гипотензивными препаратами удается на 40–50 % снизить смертность от мозгового инсульта и на 15–20% – от инфаркта миокарда. Эффективная медикаментозная терапия на 35% снижает риск развития гипертрофии левого желудочка, которая рассматривается в качестве неблагоприятного признака у больных ГБ.
В настоящее время на фармацевтическом рынке страны имеется большое количество эффективных гипотензивных средств, однако использование этого богатого арсенала оставляет желать лучшего, так как практические врачи далеко не всегда правильно определяют наиболее эффективную тактику медикаментозной терапии. Таким образом, несмотря на высокую активность "гипертониологов" во всем мире и нашей стране, в большой проблеме ГБ по-прежнему остается много недоговоренностей и нерешенных вопросов, в частности в отношении подходов к терапии.
Задачи исследования:
1. Изучить распространенность ГБ среди населения и по отдельным населенным пунктам за три года (2000-2002гг.).
4. Разработать мероприятия по профилактике ГБ на территории Шумерлинского района.
Глава 1. Обзор литературы. Гипертоническая болезнь в современных условиях
1.1 Распространенность артериальной гипертонии
По разным источникам, распространенность артериальной гипертонии составляет в США от 20 до 25% в популяции. Разброс статистических данных обусловлен тем, что в Европе точкой отсчета для выявления АГ были цифры более 160/90 мм рт.ст., пограничная артериальная гипертония не учитывалась. В России, по данным обследования, проведенного сотрудниками Государственного научно-исследовательского центра профилактической медицины (репрезентативная национальная выборка), в конце 1993 года распространенность артериальной гипертонии среди лиц среднего возраста даже по старым критериям (АД >160/95 мм рт.ст.) составляла 20-30%. Однако, если за артериальную гипертонию принимать давление >140/90 мм рт.ст., как это рекомендует сегодня ВОЗ, то ее распространенность окажется значительно большей. В структуре обращаемости взрослого населения по поводу болезней системы кровообращения на долю гипертонической болезни приходится 19,6% обращений. В Чувашской Республике общее число больных, страдающих болезнями системы кровообращения, составило в 2002г. около 215 тыс. человек. Практически каждый шестой житель республики имеет то или иное сердечнососудистое заболевание. В то же время распространенность в республике АГ ниже, чем в РФ в целом на 5%.
Рис.1. Распространенность гипертонической болезни в ЧР в сравнении с РФ в 2002г. (на 1 тыс. населения).
Отчетливо прослеживается зависимость артериальной гипертонии от пола и возраста больных. По данным Burt (1995), распространенность артериальной гипертензии среди лиц в возрасте 50 лет составляет 10%, среди лиц 60 лет – 20%, старше 70 лет – 30%. По данным государственного научно-исследовательского центра профилактической медицины Российской федерации (1992-1999), распространенность артериальной гипертензии среди мужчин составляет 39,2%, среди женщин – 41,1%. Существуют половые различия в распространенности артериальной гипертензии. Как указывают Ж.Д. Кобалава и Ю.В. Котовская (2002), у женщин до 59 лет распространенность артериальной гипертензии ниже, после 59 – выше, чем у мужчин. По данным Williams (1998), коэффициент отношения частоты артериальной гипертензии у женщин и мужчин в возрасте 30 лет составляет 0,6-0,7, а в возрасте 65 лет – 1,1-1,2. Лишь к 70 годам жизни заболеваемость артериальной гипертензии у мужчин и женщин вновь практически выравнивается.
Четко прослеживается зависимость распространенности артериальной гипертензии от расы. Так, в США среди афроамериканцев больных в 1,5-2 раза больше, чем среди белых с примерно равным соотношением мужчин и женщин.
В многочисленных публикациях отмечается значительное увеличение больных артериальной гипертензией в индустриально развитых странах, среди лиц с более высоким уровнем образования. Повышает распространенность артериальной гипертензии урбанизация. Во многих развивающихся странах и странах с переходным типом экономики среди сельского населения больные артериальной гипертензией встречаются намного реже, чем в городах.
Безотлагательность проведения борьбы с сердечнососудистыми заболеваниями была признана на общегосударственном уровне. На территории республики реализуется Федеральная целевая программа "Профилактика и лечение артериальной гипертонии в Российской Федерации". Целью программы является комплексное решение проблем профилактики, диагностики, лечения артериальной гипертензии, реабилитация больных с ее осложнениями и как результат этого – снижение уровня заболеваемости населения артериальной гипертензией, инвалидности и смертности от ее осложнений (инсульт, инфаркт миокарда). Также реализуются республиканские целевые программы "Совершенствование кардиологической помощи населению на 2000-2004гг." (постановление Кабинета Министров Чувашской Республики от 16 декабря 1999г. №260) и "Профилактика и лечение артериальной гипертонии в Чувашской Республике на 2002-2008гг." (постановление Кабинета Министров Чувашской Республики от 02 апреля 2002г. №8).
Реализация программных мероприятий позволила сформировать современную организационную структуру кардиологической службы и укрепить ее материально-техническую базу, внедрить современные методы профилактики сердечнососудистых заболеваний на базе организованной "Школы больного артериальной гипертонией".
1.2 Этиология
Известно, что частота возникновения гипертонической болезни увеличивается с возрастом, что связывается с атеросклерозом сосудов и эндокринными сдвигами, часто развивающимися в пожилом возрасте и тем самым способствующими возникновению гипертонической болезни. Так, атеросклеротическое сужение внутричерепных и внечерепных сосудов головного мозга, приводя к гипоксии сосудодвигательных центров, может усиливать развитие гипертонии. Существует мнение, что в этих условиях формируется "атеросклеротический невроз", который может способствовать развитию гипертонической болезни.
Атеросклероз может способствовать развитию гипертонии, подавляя депрессорную функцию барорецепторов синокаротидной зоны и дуги аорты. Развивающееся при атеросклерозе снижение эластических свойств восходящей части аорты и ее дуги, поражение почечных артерий также могут играть роль факторов, предрасполагающих к развитию гипертонической болезни, а также быть ответственными за развитие так называемой атеросклеротической артериальной гипертонии.
Роль гормональных нарушений как предрасполагающего фактора особенно четко выявляется у женщин в виде климактерического невроза. При снижении эстрогенной и андрогенной функции половых желез наблюдается компенсаторное повышение функции коры надпочечников, что, вероятно, и может способствовать развитию гипертонии во время климакса.
Нередко у лиц молодого возраста при наличии гипертонии обнаруживается и повышение функции щитовидной железы. Оно может сопровождаться не только систолической гипертонией, нередко свойственной гипертиреозу, но истинно систолодиастолической гипертонией.
"Предрасполагающие факторы" при большой их выраженности могут явиться основной причиной развития артериальной гипертонии, которая в этих случаях будет носить вторичный характер (например, при атеросклеротическом поражении сосудов мозга – цереброишемическая гипертония, при стенозировании тем же процессом главных почечных артерий – реноваскулярная гипертония, эндокринные формы гипертонии).
Специального внимания заслуживает вопрос о перенесенных в прошлом заболеваниях почек. Мнение о том, что они могут быть отнесены к предрасполагающим факторам, в настоящее время пересматривается. Основанием для этого служат данные, полученные при использовании современных методов исследования (рентгеноурологических, радионуклидных и биопсии почек), у больных гипертонией с малым мочевым синдромом или даже без такового, у которых выявляются латентно протекающие заболевание почек типа хронического гломерулонефрита, пиелонефрита. Последнее, как известно, являются частой причиной почечной гипертонии.
По-видимому, в качестве факторов, предрасполагающих к развитию гипертонической болезни, могут стать функциональные нарушения почек, связанные с возрастом, на что указывает Д.Ф. Чеботарев и соавт. (1968), выявившие значительное снижение почечного кровотока у лиц старше 40-45 лет.
Несомненно, большое значение как фактор, предрасполагающий к гипертонической болезни, имеет наследственность.
В большинстве случаев гипертонической болезни, как справедливо отмечал А.Л. Мясников (1965), указаний на наследственный характер заболевания все же установить не удается, скорее следует допустить, что передается по наследству не гипертония как таковая, а те изменения функции нервной системы и обмена веществ, которые играют большую роль в регуляции АД и развитии данной болезни. А.М. Вихерт (1968) предполагает, что гипертензивное действие солей натрия на некоторых людей связано с наследственными особенностями метаболизма, которые определяют чувствительность этих лиц к поваренной соли.
С этих позиций, по-видимому, следует рассматривать этиологическую роль поваренной соли при гипертонической болезни, которая в разных популяциях и у разных лиц может быть различна. При этом следует также иметь в виду, что этиологическая роль солевого фактора возрастает при сдвигах в ряде эндокринных систем, в частности минералокортикоидной функции надпочечников.
Менее определенная роль в этиологии гипертонической болезни, вероятно, принадлежит микроэлементам. Данные на этот счет крайне противоречивы. Тем не менее, среди всех исследовавшихся микроэлементов (цинк, медь, кобальт, железо, ванадий, хром, селен, кадмий и др.) выделяется значение кадмия поступающего в организм из внешней среды с пищей и воздухом. Введение кадмия животным с пищей или питьем вызывает у них развитие хронической артериальной гипертонии. Эта связь особенно выражена при введении больших доз кадмия (MasironiB., 1978) и находит отражение в более частом выявлении случаев артериальной гипертонии или высоких уровней АД в популяциях, употребляющих мягкую деминерализованную воду. Считается, что патогенное (гипертензивное) действие кадмия осуществляется посредством локальной вазоконстрикции, задержки экскреции натрия, повышения активности ренина в плазме периферической крови. Установлено, что при ГБ повышается содержание кремния до 25,0 мг% (при норме 7,6мг%). Кремний повышает содержание холестерина и в-липопротеидов.
Более изучена роль магния, дефицит которого способствует развитию артериальной гипертонии. Антигипертензивное действие магния связывается с его способностью понижать чувствительность сосудистой стенки к прессорным стимулам, уменьшать возбудимость центров симпатической нервной системы к стрессовым влияниям, вызывать прямой сосудорасширительный эффект.
Перечисленные выше факторы в отдельности или в разных сочетаниях могут играть либо этиологическую роль в возникновении гипертонической болезни, благоприятствуя реализации действия основного нервного (вызывающего) фактора, либо, включаясь в патогенез болезни, определяют доминирующее звено в патогенезе и поддерживают ее развитие, отражаясь на особенностях ее течения.
1.3 Влияние современного образа жизни на развитие сердечно-сосудистых заболеваний
Широкомасштабными научными исследованиями доказано, что здоровье людей на 50% зависит от образа их жизни, на 20% - от окружающей среды, в которой они живут, на 20% – от наследственности, и только на 10% от ресурсов здравоохранения.
Социально-гигиеническими исследованиями показано, что образ жизни, понимаемый как определенный, исторически обусловленный тип, вид жизнедеятельности или определенный способ деятельности в материальной и нематериальной (духовной) сферах жизнедеятельности людей, как совокупность существенных черт (сторон, элементов и т. п.) деятельности людей, форм или видов активности (социальной, производственно-трудовой, бытовой, интеллектуальной, физической, образовательной и др.), оказывает через эти сферы или виды деятельности непосредственное воздействие на здоровье населения. При этом образ жизни как деятельная категория функционирует в единстве с условиями жизни, однако последние оказывают на здоровье, обычно опосредующее воздействие, через образ жизни. В самом деле, такие условия жизни, как материальная обеспеченность (заработная плата, доход и т. п.), образование, даже размер жилой площади и т.п., прямо, непосредственно на здоровье не влияют, однако воздействуют на него через поведение человека, использование этих условий, их утилизацию. Для здоровья имеет первостепенное значение не то, сколько человек получает, сколько у него квадратных метров жилой площади, а как пользуется он этими и другими материальными условиями жизни, как он себя ведет, каков его режим работы и быта, какова его культура, в том числе гигиеническая, какова его медицинская активность, т.е. деятельность, поведение по отношению к своему здоровью и здоровью окружающих.
Современные исследования указывают не только на значение единичных факторов риска, но на их интегральную связь с условиями и образом жизни. Это было ярко продемонстрировано на последних кардиологических конгрессах, подчеркивается и в новейших материалах В03. Так, экспертный комитет ВОЗ, собравший ведущих кардиологов, в частности советских ученых – акад. Е.И. Чазова и И.С. Глазунова, в конце 1981г. для рассмотрения вопросов профилактики болезней сердца, в числе основных факторов риска назвал нерациональное питание, холестеринемию, курение, недостаточную физическую активность, злоупотребление алкоголем, психическое перенапряжение – стрессы, а также влияние оральных контрацептивов и диабета. Эксперты связывали эти и другие факторы риска с социальными, культурными условиями жизни населения и другими факторами, по существу условий и образа жизни.
Общеизвестно, что число лиц, страдающих гипертонической болезнью, неуклонно возрастает с возрастом в результате наследственно-конституциональной предрасположенности, под влиянием окружающей среды, нарушения механизмов регуляции уровня АД (часть из которых также генетически предопределена). Наиболее убедительно значение следующих факторов:
Наследственность. Наследственная отягощенность является наиболее доказанным фактором риска и хорошо выявляется у родственников больного близкой степени родства (особое значение имеет наличие ГБ у матерей больных). Речь идет, в частности, о полиморфизме гена АПФ, а также о патологии клеточных мембран (Ю.Постнов). Этот фактор не обязательно приводит к возникновению ГБ. По-видимому, генетическая предрасположенность реализуется через воздействие внешних факторов.
Масса тела. У лиц с избыточной массой тела АД выше. Эпидемиологические исследования убедительно показали прямую корреляцию между массой тела и величиной АД. При избыточной массе тела риск развития ГБ увеличивается в 2-6 раз.
Среди женщин, имеющих значительный избыток массы тела (индекс Кетле > 29), риск развития АГ возрастает почти в 3 раза по сравнению с женщинами с нормальной массой тела, а при умеренном повышении массы тела (индекс Кетле в пределах 25–29) риск развития ГБ возрастает на 80% (Manson и соавт., 1990). Ожирение потенцирует действие других факторов риска, включая, нарушение толерантности к глюкозе, низкий уровень ХС ЛПВ, высокий уровень в крови триглицеридов и ХС ЛПНП. Снижение массы тела способствует уменьшению риска развития ГБ, но исследования в этом направлении ещё не завершены.
Повышенный уровень холестерина сыворотки крови всегда ассоциируется с увеличением риска развития сердечно-сосудистых заболеваний. Singh и соавт. (1992), Schuler и соавт. (1992) показали, что, начиная с уровня общего холестерина 4,65 ммоль/л (180 мг%), его дальнейший рост непрерывно и пропорционально коррелирует с частотой осложнений ССЗ. Установлено, что повышение уровня общего холестерина в крови на 1% увеличивает риск развития сердечно-сосудистых заболеваний на 2-3%. По данным Фремингемского исследования (США), у людей с умеренным повышением уровня холестерина (5.2-6.7 ммоль/л) частота встречаемости ГБ была в два раза выше, чем у людей с нормальным уровнем холестерина в крови. При выраженной гиперхолестеринемии (>6.7 ммоль/л) заболеваемость ГБ возрастала в 4-5 раз.
Благодаря двадцати проспективным исследованиям, проведенным в разных странах мира, четко доказано, что повышение в крови общего уровня холестерина является независимым фактором риска ГБ как у мужчин, так и у женщин.
В настоящее время приняты следующие градации уровня холестерина в крови:
Желательный < 5.20 ммоль/л;
Пограничный 5.20-6.18 ммоль/л;
Повышенный > 6.21 ммоль/л.
Наиболее выраженным влиянием на риск развития ГБ обладает холестерин липопротеинов низкой плотности (ХС ЛПНП). Для ХС ЛПНП приняты следующие градации:
Желательный < 3.36 ммоль/л;
Пограничный 3.36-4.11 ммоль/л;
Повышенный > 4.11 ммоль/л.
Влияние снижения общего холестерина и ХС ЛПНП на частоту сердечно-сосудистых осложнений достоверно установлено.
Исследованиями Could и соавт. (1998) показано, что снижение уровня общего холестерина в сыворотке крови на 10% снижает риск смерти от сердечно-сосудистых заболеваний на 15%, а при продолжительности лечения более пяти лет – на 25%.
Метаболический синдром (синдром Х), характеризующийся ожирением особого типа (андроидное), резистентностью к инсулину, гиперинсулинемией, нарушением липидного обмена (низкий уровень липопротеидов высокой плотности – ЛПВП – положительно коррелирует с повышением АД). В обстоятельной работе Г.Н. Варвариной (1995) показано, что у лиц молодого возраста (средний возраст – 18 + 2,5 года) АД>140/90 мм рт.ст. закономерно сочеталось с метаболическими нарушениями.
Потребление алкоголя. САД и ДАД у лиц, ежедневно потребляющих алкоголь, соответственно на 6,6 и 4,7мм рт.ст. выше, нежели у лиц, употребляющих алкоголь лишь 1 раз в неделю. Чрезмерное употребление алкоголя увеличивает риск общей и сердечно-сосудистой смертности (Klatsky и соавт., 1981; Deutscher и соавт., 1984)..
Потребление соли. Во многих экспериментальных, клинических и эпидемиологических исследованиях показана связь между высотой АД и ежедневным потреблением поваренной соли.
Физическая активность. У лиц, ведущих сидячий образ жизни, вероятность развития АГ на 20-50% выше, чем у физически активных людей.
В настоящее время 80% всех видов труда падает на долю небольших и умеренных напряжений.
Человек, управляющий разнообразной техникой, рассматривается как звено в системе "человек – машина". Там, где достижения научно-технического прогресса привели к полной автоматизации труда, человеку отводится роль своеобразного регулятора системы механизмов. Труд такого "живого регулятора", получивший название операторского, является по существу умственным, так как мышечная работа при автоматизированном управлении машинами сведена к минимуму. Таков, например, труд диспетчера авиационных и железнодорожных линий. Доля умственного труда в общем балансе рабочего времени непрерывно возрастает.
Жизненная необходимость движений доказана в экспериментах на животных. Так, если крыс (одно из самых жизнеспособных животных) содержать в условиях полной неподвижности в течение 1 месяца, то 40% животных погибает.
Цыплята, выращенные в условиях обездвиживания в тесных клетках и выпущенные затем на волю, погибают после малейшей пробежки по двору.
По данным ВОЗ, на 1999 год число активно и регулярно занимающихся физическими упражнениями в развитых странах (таких как США, Франция, Германия, Швеция, Канада) составляет порядка 60%, в Финляндии – 70 %, в России – только 6 % (!).
Влияние гиподинамии. Уменьшается нагрузка на сердечно-сосудистую систему, что приводит к снижению массы сердечной мышцы и нарушению протекания процессов обмена веществ в клетках сердца. Уменьшаются размеры сердца, снижается сила сердечной мышцы, ухудшается состояние сосудов сердца. Эти изменения повышают риск развития сердечных патологий, в том числе и ГБ.
Ухудшается состояние кровеносных сосудов вследствие отсутствия для них достаточных нагрузок. Спавшиеся в состоянии покоя мелкие сосуды у малоподвижного человека находятся закрытыми почти все время, что ведет к уменьшению их числа. Уменьшение числа резервных сосудов снижает общие резервы организма. Плохое состояние сосудистых стенок способствует развитию варикозного расширения вен, атеросклерозов, гипертонической болезни и других патологий.
Снижается уровень жизнедеятельности организма как биологической системы. То есть организм переходит на новый, более низкий уровень функционирования. К примеру, основной обмен малоподвижного организма уменьшается на 10-20 % (основной обмен – это энергетические траты организма на протекание минимально необходимых жизненных функций: 1) обмена веществ в клетках, 2) деятельности постоянно работающих органов – дыхательных мышц, сердца, почек, мозга, 3) поддержания минимального уровня мышечного тонуса).
Психосоциальный стресс. Установлено, что острая стрессовая нагрузка приводит к повышению АД. Предполагается, что и длительный хронический стресс также ведет к развитию гипертонической болезни. Повышенный уровень психоэмоционального напряжения или так называемый стресс-коронарный профиль личности (тип А). Речь идет о таких чертах личности, как гнев, депрессия, ощущение постоянной тревоги, агрессивность, чрезмерное тщеславие, кроме того, частые психологические стрессы, отсутствие семейной поддержки, взаимопонимания. Психоэмоциональный стресс и указанные особенности характера, присущие стресс-коронарному профилю, сопровождаются высоким выбросом в кровь катехоламинов, что вызывает повышение потребности миокарда в кислороде, увеличивает частоту сокращений сердца, артериальное давление, обусловливает развитие ишемии миокарда, вызывает повышение коагуляционной активности крови. Указанные обстоятельства могут, следовательно, способствовать возникновению АГ, а также являются фактором риска ее развития.
Недостаточное поступление с пищей и водой кальция. Это приводит к тому, что гладкомышечные клетки стараются захватить и накопить как можно больше ионов кальция, а это в свою очередь повышает активность гладкомышечных клеток, вызывает спазмирование артерий и артериол и повышение артериального давления.
Недостаточное поступление с пищей магния. Существует обратно пропорциональная зависимость между суточным потреблением магния и артериальным давлением (VanLeer и соавт.,1995).Употребление магния в количестве от 53 до 511 мг в сутки вызывает уменьшение диастолического давления (каждые 100 мг магния, принятого с пищей, снижают диастолическое давление на 3,22мм рт.ст.) (Simon и соавт., 1994).
Развитие АГ при дефиците магния обусловлено:
· активацией системы ренин-ангиотензин II-альдостерон (А.И. Мартынов и соавт., 1997);
· повышением активности симпатоадреналовой системы;
· снижением активности Мg ++ Са ++ -АТФ-азы в связи с дефицитом АТФ (синтез АТФ обязательно происходит с участием магния);
· снижением эластических свойств аорты;
· более высокой чувствительностью к стрессовым ситуациям.
Курение. Курение повышает активность симпатического отдела вегетативной нервной системы и тем самым способствует повышению артериального давления.
Установлено, что курение увеличивает смертность от сердечно-сосудистых заболеваний (включая АГ) на 50%, причем риск возрастает с увеличением возраста и количества выкуренных сигарет (AReportoftheSurgeonGeneral, DHHSPublicationNo, 1989). Курение оказывает чрезвычайно вредное влияние на сердечно-сосудистую систему. Содержащиеся в табачном дыме никотин, бензол, угарный газ, аммиак вызывают развитие тахикардии, артериальной гипертензии. Курение повышает агрегацию тромбоцитов, усиливает выраженность и прогрессирование атеросклеротического процесса, повышает содержание фибриногена в крови, снижает уровень антиатерогенных липопротеинов высокой плотности (Taylor и соавт., 1992), способствует развитию спазма коронарных артерий (Winniford и соавт., 1987). Риск развития первого, а также повторного развития инфаркта миокарда снижается после прекращения курения (Voors и соавт., 1996). Отказ от курения достоверно уменьшает риск развития ГБ.
Смертность от сердечно-сосудистых заболеваний особенно высока в группе курящих лиц, которые "затягиваются", и среди тех, кто начал курить в раннем возрасте. Как и заболеваемость, смертность от сердечно-сосудистых заболеваний возрастает с увеличением количества выкуриваемых сигарет, особенно в возрасте моложе 55 лет. Подсчитано, что курение является причиной смерти от сердечно-сосудистых заболеваний среди мужчин до 65 лет в 25% случаев [Неверов И. В., Евтушенко Г. Н., 1981]. Известно, что общая смертность женщин в возрасте моложе 65 лет от сердечно-сосудистых заболеваний гораздо ниже, чем мужчин, но имеются данные , что среди курящих этот показатель одинаков для обоих полов.
1.4 Классификация гипертонической болезни
Классификация гипертонической болезни по уровню артериального давления
Несмотря на многолетнее изучение ГБ, единого мнения о нормальных величинах АД у лиц различного возраста и пола нет. Предлагаемые формулы для определения величины нормального АД с учетом возраста в настоящее время не используются. Дело в том, что в результате многочисленных исследований стало ясно, что чаще всего сердечно-сосудистые нарушения (в частности, нарушения мозгового кровообращения, острый инфаркт миокарда) происходят у больных с уровнем ДАД, равным 95мм рт.ст., тогда как, согласно известным формулам, у 65-летнего человека эта величина должна быть 95мм рт.ст., а у 70-летнего – 98мм рт.ст. Последняя классификация уровней АД, рекомендованная ВОЗ и Международным обществом гипертонии (1999), имеет следующий вид (табл.1).
Таблица 1 Классификация величин АД (ВОЗ и МОГ, 1999)
*Маколкин В.И. Гипертоническая болезнь. – М.: Медицина, 2000.
Классификация гипертонической болезни по поражениям органов-мишеней
Врачи хорошо знают, что клиническая картина ГБ определяется не только уровнем АД, но и состоянием органов-мишеней (т.е. органов, закономерно поражаемых при длительном существовании АГ). В связи с этим Комитет экспертов ВОЗ еще в 1962г. предложил выделять 3 стадии ГБ, что было подтверждено и в последующие годы (1978, 1993, 1996).
Стадия I – отсутствие поражения органов-мишеней.
Стадия II – наличие, по крайней мере, одного из следующих признаков поражения органов-мишеней:
· гипертрофия левого желудочка;
· локальное или генерализованное сужение артерий сетчатки;
· микроальбуминурия (выделение с мочой более 50 мг/сут альбумина), протеинурия, небольшое повышение концентрации креатинина в плазме крови (1,2-2,0 мл/дл);
· атеросклеротическое поражение аорты, коронарных, сонных, подвздошных или бедренных артерий.
Стадия III – наличие симптомов нарушения функции или повреждения органов-мишеней:
· сердце: стенокардия, инфаркт миокарда, сердечная недостаточность;
· головной мозг: преходящее нарушение мозгового кровообращения, инсульт, гипертоническая энцефалопатия;
· глазное дно: кровоизлияния и экссудаты с отеком сосочка глазного нерва или без него;
· почки: концентрация креатинина в плазме крови – более 2,0 мг/дл, почечная недостаточность;
· сосуды: расслаивающая аневризма, симптомы окклюзионного поражения периферических артерий.
Экспертами ВОЗ и МОАГ предложена стратификация риска по четырем категориям. Риск в каждой категории рассчитан на основе данных в среднем за 10 лет о вероятности смерти от сердечно-сосудистых заболеваний, а также от инфаркта миокарда и инсульта по результатам Фремингемского исследования.
Группа низкого риска (риск 1). Эта группа включает мужчин и женщин в возрасте моложе 55 лет с артериальной гипертензией 1 степени при отсутствии других факторов риска, поражения органов-мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет менее 15%.
Группа среднего риска (риск 2). В эту группу входят пациенты с артериальной гипертензией 1 или 2 степени. Основным признаком принадлежности к этой группе является наличие 1-2 других факторов риска при отсутствии поражения органов-мишеней и ассоциированных (сопутствующих) заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет 15-20%.
Группа высокого риска (риск 3). К этой группе относятся пациенты с артериальной гипертензией 1 или 2 степени, имеющие 3 и более других факторов риска или поражение органов-мишеней или сахарный диабет. В эту же группу входят больные с артериальной гипертензией 3 степени без других факторов риска, без поражения органов-мишеней, без ассоциированных заболеваний и сахарного диабета. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет колеблется от 20 до 30%.
Группа очень высокого риска (риск 4). К этой группе относятся больные с любой степенью артериальной гипертензии, имеющие ассоциированные заболевания, а также пациенты с артериальной гипертензией 3-й степени с наличием других факторов риска и/или сахарным диабетом даже при отсутствии ассоциированных заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 30%.
Глава 2. Объем и методы исследования
В организационно-методическом кабинете Шумерлинской ЦРБ были отобраны статистические талоны по ГБ за три года (2000-2002гг.) (впервые установленные диагнозы) по сельским населенным пунктам.
Используя данные по возрастно-половому составу населения в каждом исследуемом населенном пункте района, были рассчитаны интенсивные показатели заболеваемости по формуле:
Интенсивные показатели первичной заболеваемости рассчитывались по годам и по району в целом.
Затем, данные занесли в таблицу первичной заболеваемости по администрациям, полу и годам (таблица 3.4).
Мср. = (И.П. 2000 + И.П. 2001 + И.П. 2002)/ 3.
За основу группировки берем min и max показатели. Разница между max и min показателями (max – min) является средневзвешенной (С). Max=1,37; min показатель = 0,97. С = 0,40.
Определяем границы показателей по пяти группам.
III группа – является исходной для расчетов, она среднерайонная с разницей между max и min показателями.
III группа – (1,37– 0,97) = 0,40.
II группа – выше средней, границы рассчитываем исходя из max показателя с прибавлением 0,01 (max + 0,01). К полученной величине прибавляем средневзвешенную (С). Расчет провели по формуле:
Рв/с = (max + 0,01) + С = (1,37 + 0,01) + 0,40 = 1,78
I группа – Рс/в = (Рв/с + 0,01) + С
I группа – Рс/в = (1,78 + 0,01) + 0,40 = 2,19
IV группа = ниже средних Рн/с = (min – 0,01) – С
IV группа – Рн/с = (0,97 – 0,01) – 0,40 = 0,56
V группа – сверхнизкие Рс/н = (Рн/с – 0,01) – С
V группа – Рс/н = (0,56–0,01) – 0,40 = 0,15.
Оформляем таблицу равновесных групп по показателям первичной заболеваемости (таблица 3.5).
По Шумерлинскому району провели следующую работу: изучили питание семей, уровень субъективной оценки здоровья и выявляли факторы риска развития ГБ опросным методом по анкете "Ваше здоровье, условия и образ жизни", разработанной академиком РЭЛ, профессором, заслуженным деятелем науки Сусликовым В.Л. (приложение 10); изучили условия водоснабжения населения (САН-ПИН 2.14.559-96.).
Методика исследования воды.
Взятие проб воды для исследования.
Воду берут в количестве 2–5л в чистые бутыли, сполоснутые дистиллированной водой и дополнительно той водой, которую берут для анализа. Бутыль с грузом опускают на определенную глубину (на ту, с которой обычно забирают воду), после чего пробку открывают с помощью прикрепленной к ней веревки. Имеются также специальные приборы для забора воды, называющиеся батометрами.
Забор воды из колодцев с насосами или водопроводных кранов производят после предварительного откачивания или спуска воды в течение 10–15 минут. После взятия пробы бутыль нумеруют и к ней прилагают сопроводительный бланк с обозначением названия водоисточника, из которого взята проба, места расположения, температуры воды и состояния погоды в момент забора.
Определение сухого остатка воды.
В кварцевой или фарфоровой чашке, высушенной предварительно до постоянного веса при 110 о, выпаривают на водяной бане или электрическом нагревателе 250–500 мл профильтрованной исследуемой воды и чашку с сухим остатком высушивают в сушильном шкафу при 110 о до постоянного веса, охлаждая перед каждым взвешиванием в эксикаторе. Разница в весе до и после выпаривания покажет сухой остаток воды.
Расчет производят по формуле:
Х = (n–n 1)х1000/V,
где: Х – величина сухого остатка в мг на 1л;
n – вес чашки с сухим остатком в граммах;
n 1 – вес пустой чашки;
V – объем воды, взятой для исследования, в мл.
С целью получения некоторого представления о содержании в воде органических веществ чашку с сухим остатком прокаливают на пламени горелки до полного сгорания органических веществ, пока осадок не станет белым. После этого прибавляют несколько капель 25% раствора углекислого аммония для превращения разложившихся углекислых солей в углекислые и вновь прокаливают до постоянного веса. Вычитая из веса сухого остатка вес его после прокаливания, получают величину, характеризующую потерю при прокаливании, которая и дает представление о количестве органических веществ.
Определение окисляемости воды.
В коническую колбу емкостью 250 мл наливают 100 мл испытуемой воды, добавляют 5мл 25% серной кислоты, 10 мл 0,01 н. раствора марганцовокислого калия и, накрыв колбу часовым стеклом, нагревают жидкость до кипения, опустив в колбу несколько стеклянных капилляров. После 10-минутного кипячения вносят в колбу 10 мл 0,01 н. раствор щавелевой кислоты, перемешивают содержимое и обесцвеченный горячий раствор титруют 0,01 н. раствором марганцовокислого калия до появления слабо розового окрашивания.
Расчет окисляемости в мг/л кислорода производят по формуле:

х – искомая окисляемость воды в мг/л кислорода;
V 1 – общее количество 0,01 н. раствора марганцовокислого калия, израсходованное при определении окисляемости, в мл;
V 2 – количество 0,01 н. раствора марганцовокислого калия, израсходованное на окисление 10 мл 0,01 н. раствора щавелевой кислоты, в мл;
К – поправочный коэффициент титра раствора КМnО 4 ;
0,08 – количество кислорода, выделяемое 1 мл н. раствора марганцовокислого калия;
V – объем воды в мл, взятый для исследования.
Определение аммиака (азота аммонийных солей).
В цилиндр №1 наливают 100 мл испытуемой воды, а во все остальные цилиндры колориметра – стандартный раствор хлористого аммония, содержащий в 1 мл 0,01 мг N, в цилиндр №2 – 0,5 мл; в цилиндр №3 – 1мл; в цилиндр №4 – 1,5 мл и т.д.
Затем цилиндры со стандартным раствором NH 4 CI доводят до 100 мл дистиллированной водой и, закрыв пробками, перемешивают. После этого во все цилиндры прибавляют по 2 мл реактива Несслера, вторично взбалтывают и через 10 минут, вынув пробки, смотрят сверху вниз и сравнивают окраску испытуемой воды с окраской шаблонных цилиндров с хлористым аммонием и среди них находят подходящую по интенсивности окраску к испытуемой воде.
Допустим, что интенсивность окраски испытуемой воды оказалась одинаковой с окраской в цилиндре №4, содержащем 1,5 мл раствора NH 4 CI. Следовательно, в 100 мл воды содержится 1,5 х 0,01 = 0,015 мг азота аммиака, а в 1 л – 0,15 мг.
Определение азотистой кислоты (азота нитритов).
Выпаривают на водяной бане в фарфоровой чашке досуха 10 мл испытуемой воды. По охлаждении к выпаренному остатку прибавляют 1 мл сульфофенолового раствора и растирают стеклянной палочкой; через 5 минут смесь разводят дистиллированной водой (10–20 мл), прибавляют 10 мл 10% аммиака и переливают содержимое чашки в колориметрический цилиндр Генера, ополаскивая при этом чашку 2–3 раза дистиллированной водой, которую также сливают в цилиндр. Объем жидкости в цилиндре доводят дистиллированной водой до 100 мл. При наличии нитратов в воде жидкость приобретает желтый цвет.
Одновременно аналогичным образом выпаривают и обрабатывают 1–10 мл стандартного раствора азотнокислого калия; необходимое количество его определяется содержанием нитратов в исследуемой воде, что устанавливается на основании качественной реакции.
Определение хлоридов.
В колбу или стакан объемом 300–500 мл наливают пипеткой 100 мл испытуемой воды, прибавляют 2 капли индикатора хромовокислого калия и титруют раствором азотнокислого серебра до появления неисчезающей очень слабой красноватой окраски.
Допустим, что на осаждение хлоридов, растворенных в 100 мл испытуемой воды, пошло 12,1 мл раствора AgNO 3 . Т.к. каждый мл приготовленного раствора AgNO 3 связывает 0,9 мг хлора, то очевидно, что 12,1 мл свяжут 0,9х12,1 = 10,89 мг хлора, которые содержались в 100 мл испытуемой воды.
Если в 100 мл воды содержится 10,89 мг хлора, то в 1 л связанного хлора содержится 108,9 мг.
Определение сульфатов.
В коническую колбу наливают 200 мл исследуемой воды, нагревают до кипения и добавляют 1мл 2,5 н. раствора соляной кислоты и 0,5 г хромовокислого бария, после чего вновь кипятят 3–4 минуты; жидкость принимает при этом желто-красную окраску. Сняв колбу с нагревательного прибора, нейтрализуют содержимое 5% раствором аммиака, прибавляя его по каплям до перехода окраски в желто-зеленый цвет и установления нейтральной или слабощелочной реакции на лакмус. Остудив жидкость до температуры 15 о, вновь проверяют реакцию и переливают содержимое вместе с образовавшимся осадком хромовокислого бария в мерную колбу емкостью 250 мл и доводят до метки дистиллированной водой. Затем, взболтав жидкость, фильтруют ее через складчатый фильтр, отбрасывая первые порции (20–30мл). Из остальной части фильтрата отмеривают 100 мл, наливают в склянку с притертой пробкой, прибавляют 1г сухого Йодистого калия (или 10 мл 10% раствора его) и 5 мл 2,5 н. соляной кислоты и ставят склянку в холодную воду (8–10 о) на 20 минут.
Выделившийся в процессе этого йод титруют 0,01 н. раствором гипосульфита, добавляя в конце титрования 2% раствор крахмала. Содержание сульфат-иона SO 4 ++ вычисляют в мг на 1 л воды по формуле:
Х = n х К х 0,32 х 12,5,
где: n – число мл 0,01 н. раствора гипосульфита, израсходованных на титрование;
К – поправочный коэффициент к титру гипосульфита;
0,32 – количество мг SO 4 ++ , эквивалентное 1 мл 0,01 н. раствора гипосульфита;
12,5 – коэффициент пересчета содержания SO 4 ++ в 100 мл фильтрата на 1л исследуемой воды.
Определение жесткости воды из двух источников.
В колбу вместимостью 150–200 мл наливают 10 мл исследуемой воды, доводят объем до 100 мл дистиллированной воды, добавляют 5 мл буферного раствора, 5–7 кап. индикатора и медленно титруют при интенсивном взбалтывании раствора трилона Б концентрации 0,05 моль/дм 3 до изменения окраски. Если на титрование расходуется более 10 мл трилона Б необходимо взять меньший объем исследуемой воды. Для устранения влияния Zn и Cu к пробе добавляют 1–2 мл сульфата Na. Если после добавления к воде буферного раствора и индикатора жидкость постепенно обесцвечивается, то следует повторить определение с добавлением к воде, до внесения реактивов, 5 капель раствора гидроксил амина.
Общую жесткость исследуемой воды в мг-экв вычисляют по формуле:

Х – искомая жесткость воды в мг-экв/л;
V – объем взятой воды в мл;
а – число мл раствора трилона Б, пошедшее на титрование;
0,05 – нормальность раствора трилона Б;
К – поправочный коэффициент к раствору трилона Б;
1000 – пересчет на 1 л воды.
Определение железа.
В коническую колбу наливают 100 мл испытуемой воды, прибавляют 2 мл концентрированной соляной кислоты и несколько кристалликов бертолетовой соли и кипятят 20–30 минут. После этого содержимое колбы охлаждают водой из водопроводного крана, переливают в мерную колбу емкостью 100 мл, сливают туда же дистиллированную воду после ополаскивания первой колбы и доводят объем дистиллированной водой до метки; все содержимое перемешивают.
Параллельно с этим в другую мерную колбу емкостью 100 мл вносят пипеткой 1–2 мл стандартного раствора железо-аммиачных квасцов, прибавляют 2 мл HCI и доводят объем до метки дистиллированной водой.
После этого в обе мерные колбы добавляют пипеткой по 2 мл 50% раствор роданистого аммония, отчего содержимое второй колбы окрашивается в красный цвет. Перемешав еще раз жидкость в каждой колбе, переливают их в два цилиндра Генера емкостью 100 мл и приступают к колориметрированию, которое производят обычно способом, путем уравнения окрасок стандартного раствора и испытуемой воды.
Исследование почвы.
Взятие проб почвы для исследования.
Отбор проб производят в 3–5 точках по диагонали с участка площадью 25 м 2 с глубины 0,25. Пробы берут буравом или лопатой, перемешивают и из проб, взятых с каждого горизонта, составляют среднюю пробу весом около 1 кг, которую помещают в банку с пробкой и отсылают в лабораторию.
В лаборатории пробы подвергают анализу в свежем виде или доводят почву до воздушно-сухого состояния путем высушивания на воздухе с просеиванием через сито.
Определение органического азота.
В колбу приливают 25–30 мл фенолсерной кислоты, отстаивают 0,5–1 час. Затем вносят в колбу 1г цинковой пыли и оставляют стоять 1–2 часа для восстановления нитрофенол в амидофенол; для ускорения окислительных процессов прибавляют катализатор – 1 г CuSO 4 и 5 г K 2 SO 4 .
Затем колбу нагревают, доводя жидкость до кипения. По обесцвечивания жидкости кипячения продолжают в течение часа, после чего охлаждают и в случае кристаллизации прибавляют 10 – 15 мл концентрированной серной кислоты. После этого в колбу прибавляют 250 – 350 мл дистиллированной воды, взбалтывают и добавляют в избытке 50% щелочи.
Далее соединяют колбу с каплеуловителем, холодильником и приемной колбы емкостью 300 – 400 мл. В приемник наливают 40 – 50 мл 0,1 н. раствора серной кислоты и 3 капли метилоранжа. Содержимое колбы взбалтывают и нагревают до кипения, с чего начинается отгонка аммиака, которая продолжается 1 – 1,5 часа. Окончание отгонки определяют пробой с красной лакмусовой бумажкой: отсутствие посинения позволяет прекратить отгонку.
Серную кислоту в приемнике титруют 0,1 н. раствором едкого натра и по разнице в титре находят количество азота. 1 мл 0,1 н. раствора серной кислоты соответствует 1,4 мг азота.
Результат исследования вычисляют по формуле:
![]()
где: Х – искомое количество общего азота в мг в 100 г абсолютно сухой почвы;
а – разница в титре H 2 SO 4 до и после титрования в мл;
1,4 – количество мг азота, соответствующее 1 мл 0,1 н. раствора H 2 SO 4 ;
б – навеска воздушно-сухой почвы в гр;
в – процент гигроскопической воды;
100 – пересчет на 100 г почвы;
Определение " почвенного белкового" азота.
Берут навеску воздушно-сухой почвы в 3 – 5г, просеянной через сито, насыпают ее в пробирку, взвешивают и пересыпают в химический стакан емкостью 150 – 200 мл. Пробирку вновь взвешивают и по разности между первым и вторым взвешиванием определяют точный вес навески почвы.
В стакан с навеской приливают 50 мл дистиллированной воды, взбалтываю, кипятят в течение 5 минут, прибавляют 25 мл 6% раствора медного купороса, перемешивают и приливают 25 мл 1,25% раствора едкого натра.
Отстоявшийся осадок промывают 5 – 7 раз горячей водой декантацией, переносят на фильтр и промывают теплой водой. Промытый осадок просушивают вместе с фильтром на воронке в сушильном шкафу, после чего фильтр с осадком переносят в колбу, прибавляют 0,3 г сернокислой меди, 5 – 6 г сернокислого калия, 35 мл чистой концентрированной кислоты и, поступая в дальнейшем также как, при определении общего азота, находят искомое количество "почвенного белкового" азота.
Анализ водной вытяжки из почвы.
Соли аммиака, азотистой и азотной кислоты, хлориды, сероводород и окисляемость определяют в водной вытяжке теми же способами, что и при анализе воды. Содержание минеральных солей выражается в мг на 1 кг почвы; окисляемость – количество мг кислорода, израсходованного на окисление органических веществ водной вытяжки на 100 г почвы.
Глава 3. Собственные исследования.Изучение распространения заболеваемости ГБ на исследуемой территории за 3 года (2000–2002гг.)
Первичный собранный материал был разбит по населенным пунктам (деревни и села, объединенные в администрации), по возрастным интервалам и по полу, то есть был объединен в таблицу (см. таблицы 3.1,3.2,3.3,3.4).
Таблица 3.1 Первичная заболеваемость ГБ населения Шумерлинского района за 2000 г.
| Администрации | 2000 год | |||||||||||||
| 0-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60 и > | Всего | ||||||||
| м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | |
| Бреняши | – | – | – | – | – | – | – | – | – | – | – | 1 | – | 1 |
| д. Шумерля | – | – | – | – | 1 | – | – | – | 1 | – | – | – | 2 | – |
| Дубовка | – | – | – | – | – | – | 1 | 1 | – | – | – | – | 1 | 1 |
| Кабаново | – | – | – | – | – | – | – | 1 | – | 1 | 2 | – | 2 | 2 |
| М. Туваны | – | – | – | – | – | 1 | – | – | – | – | – | – | – | 1 |
| Мыслец | – | – | – | – | – | 1 | – | – | – | – | – | – | – | 1 |
| Пилешкасы | – | – | – | – | – | – | – | – | – | – | – | 1 | – | 1 |
| Пояндайкино | – | – | – | – | – | – | 1 | – | – | – | – | – | 1 | – |
| Р. Алгаши | – | – | – | – | 1 | – | – | – | 1 | – | 2 | 1 | 3 | |
| Речной | – | – | – | – | – | – | – | – | – | 1 | 1 | – | 1 | 1 |
| Саланчик | – | – | – | – | – | – | – | – | – | 1 | 2 | 1 | 2 | 2 |
| Торханы | – | – | – | – | – | – | – | – | – | – | 1 | 1 | 1 | 1 |
| Всего | – | – | – | – | 2 | 2 | 2 | 2 | 2 | 4 | 6 | 5 | 11 | 14 |
Примечание:
– случай не зарегистрирован
Таблица 3.2 Первичная заболеваемость ГБ населения Шумерлинского района за 2001 год.
| Администрации | 2001год | |||||||||||||
| 0-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60 и > | Всего | ||||||||
| м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | |
| Б. Алгаши | – | – | – | – | – | 1 | – | – | – | – | – | – | 1 | |
| д. Шумерля | – | – | – | – | – | – | – | – | – | 1 | 1 | – | 1 | 1 |
| Дубовка | – | – | – | – | 1 | – | – | – | – | 1 | – | 1 | 1 | 1 |
| Егоркино | – | – | – | – | – | – | – | – | – | 1 | – | 1 | – | 2 |
| К. Октябрь | – | – | – | – | – | – | – | 1 | – | – | – | – | – | 1 |
| Кабаново | – | – | – | – | – | – | – | 1 | – | – | – | – | – | 1 |
| Кумашка | – | – | – | – | – | – | 1 | – | – | 1 | – | 1 | 1 | 2 |
| Л. Туваны | – | – | – | 1 | – | – | – | – | – | – | – | – | – | 1 |
| М. Туваны | – | – | – | – | – | – | 1 | – | – | – | 1 | – | 2 | – |
| Мыслец | – | – | – | – | – | – | – | – | – | 2 | 1 | – | 1 | 2 |
| Петропавловское | – | – | – | – | – | 1 | – | – | – | – | – | – | – | 1 |
| Пилешкасы | – | – | – | – | – | – | – | – | 1 | – | – | – | 1 | – |
| Подборное | – | – | – | – | – | 1 | – | – | 1 | 1 | – | – | 1 | 2 |
| Пояндайкино | – | – | – | – | 1 | – | – | 1 | – | – | – | – | 1 | 1 |
| Р. Алгаши | – | – | – | – | – | – | 1 | 1 | – | 1 | – | 2 | 2 | 3 |
| Саланчик | – | – | – | – | – | 1 | – | – | – | – | – | 1 | – | 2 |
| Синькасы | – | – | – | – | – | – | – | – | – | – | 1 | – | 1 | – |
| Тарн-Сирма | – | – | – | – | – | 1 | – | – | – | – | 1 | – | 1 | 1 |
| Торханы | – | – | – | – | – | – | 1 | – | – | – | – | – | 1 | – |
| Туваны | – | – | – | – | – | – | – | – | – | – | 1 | – | 1 | – |
| Юманаи | – | – | – | – | – | – | – | – | – | – | – | 1 | – | 1 |
| Всего | – | – | – | 1 | 2 | 5 | 4 | 4 | 2 | 8 | 6 | 7 | 15 | 23 |
Примечание:
м – мужской пол; ж – женский пол
– случай не зарегистрирован
Таблица 3.3 Первичная заболеваемость ГБ населения Шумерлинского района за 2002год.
| Администрации | 2002год | |||||||||||||
| 0-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60 и > | Всего | ||||||||
| м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | |
| Б. Алгаши | – | – | – | – | – | – | – | – | – | – | 1 | 1 | 1 | 1 |
| д. Шумерля | – | – | – | – | 1 | – | – | – | – | – | – | 1 | 1 | 1 |
| Дубовка | – | – | – | – | – | – | – | 1 | 1 | 1 | – | 1 | 2 | |
| К. Октябрь | – | – | – | – | – | – | – | 1 | 1 | 1 | 1 | 1 | 2 | 3 |
| Кумашка | – | – | – | – | – | – | 1 | – | – | 2 | – | 1 | 1 | 3 |
| М. Туваны | – | – | – | – | – | – | – | – | – | 1 | 1 | 1 | 1 | 2 |
| Мыслец | – | – | – | 1 | – | – | – | – | – | 1 | – | 2 | – | 4 |
| Петропавловское | – | – | – | – | – | – | 1 | – | – | 4 | – | – | 1 | 4 |
| Подборное | – | – | – | – | – | 1 | – | – | – | 1 | – | 1 | – | 3 |
| Р. Алгаши | – | – | – | – | – | – | 1 | 1 | – | 2 | – | 1 | 1 | 4 |
| Речной | – | – | – | – | – | – | – | – | 1 | – | – | 2 | 1 | 2 |
| Саланчик | – | – | – | – | – | – | 1 | 1 | – | – | – | – | 1 | 1 |
| Ходары | – | – | – | – | – | – | – | 1 | 1 | – | – | – | 1 | 1 |
| Всего | – | – | – | 1 | 1 | 1 | 4 | 5 | 3 | 13 | 4 | 11 | 12 | 31 |
Примечание:
м – мужской пол; ж – женский пол
– случай не зарегистрирован
Таблица 3.4 Сводные данные первичной заболеваемости ГБ по администрациям, полу, годам в Шумерлинском районе за 2000 – 2002г.г.
| Годы наблюдения/Администрации | 2000 г. | 2001 г. | 2002 г. | М ср. |
| Оба пола | Оба пола | Оба пола | ||
| Б. Алгаши | – | 2,17 | 4,34 | 2,17 |
| Бреняши | 1,47 | – | – | 0,49 |
| д. Шумерля | 2,75 | 2,75 | 2,75 | 2,75 |
| Дубовка | 1,25 | 1,88 | 1,88 | 1,67 |
| Егоркино | – | 2,88 | – | 0,96 |
| К. Октябрь | – | 0,51 | 2,57 | 1,03 |
| Кабаново | 4,32 | 1,08 | – | 1,80 |
| Кумашка | – | 1,83 | 2,44 | 1,42 |
| Л. Туваны | – | 1,09 | – | 0,36 |
| М. Туваны | 0,36 | 0,77 | 1,16 | 0,76 |
| Мыслец | 0,48 | 1,45 | 1,93 | 1,29 |
| Петропавловское | – | 0,49 | 2,45 | 0,98 |
| Пилешкасы | 0,99 | 0,99 | – | 0,66 |
| Подборное | – | 2,40 | 2,40 | 1,60 |
| Пояндайкино | 0,76 | 1,52 | – | 0,76 |
| Р. Алгаши | 2,74 | 3,1 | 3,1 | 2,98 |
| Речной | 2,72 | – | 4,08 | 2,27 |
| Саланчик | 3,78 | 1,26 | 1,26 | 2,10 |
| Синькассы | – | 1,46 | – | 0,49 |
| Тарн-Сирма | – | 1,43 | – | 0,48 |
| Торханы | 1,83 | 0,92 | – | 0,92 |
| Туваны | – | 1,99 | – | 0,66 |
| Ходары | – | – | 2,32 | 0,77 |
| Юманаи | – | 1,08 | – | 0,36 |
| М.ср. | 0,97 | 1,37 | 1,36 | – |
| Показатели | min | max | – | – |
Примечание:
М.ср. – средний показатель
min –минимальный показатель
max – максимальный показатель
– случай не зарегистрирован
Таблица 3.5 Границы равновесных групп по показателям первичной заболеваемости

Рис. 3.1. Число заболевших ГБ в населенных пунктах Шумерлинского района за 3 года (2000–2002гг.).
Проанализируем результаты нашего исследования. Мы получили, что заболеваемость АГ в Шумерлинском районе имеет тенденцию к росту: в 2000 году – 25 случаев, в 2001 году – 38 случаев, в 2002 году – 43 случая. Максимальная заболеваемость зарегистрирована в 2002 году за весь изучаемый период (3 года). Заболеваемость ГБ в 2001г. увеличилась, по сравнению с 2000 годом, на 34%. В 2002 году, по сравнению с 2001г. – на 11% (по сравнению с 2000г. – на 41%). По результатам группирования ИП заболеваемости АГ (без полового деления) получили, что заболеваемость ГБ по деревням и селам Шумерлинского района распределена неравномерно. В I группу со сверхвысокими показателями заболеваемости ГБ входят населенные пункты: Б. Алгаши, Р. Алгаши, Речной, д. Шумерля, а в V группу со сверхнизкими показателями – Синькасы, Бреняши, Л. Туваны, Юманаи, Тарн-Сирма. Во II группу с показателями выше среднерайонных входят: Дубовка, Саланчик, Кабаново. К IV группе (показатели ниже среднерайонной) относятся: Пояндайкино, К. Октябрь, Петропавловское, М. Туваны, Егоркино, Туваны, Ходары, Торханы, Пилешкасы. III группа (со среднерайонными показателями) – Мыслец, Кумашка.Рассмотрим администрации со сверхвысокими показателями заболеваемости АГ.

Из этих администраций за 2002 год максимальные значения заболеваемости АГ зарегистрированы в с. Б. Алгаши (ИП = 4,34). В этой же администрации в 2002 году зарегистрированы максимальные показатели за весь изучаемый период среди всех администраций (ИП = 4,34).
За опытный район взято село Русские Алгаши, т.к. в нем отмечается наибольшая заболеваемость ГБ (2,98%о) за 3 года наблюдения, а за контрольный – д. Юманаи (0,36%о), которая также имеет идентичную с опытным районом возрастно-половую и национальную структуру населения.
Распространенность ГБ быстро нарастает с возрастом: среди мужчин, также как у женщин максимальная заболеваемость АГ за изучаемый период приходится на возрастной интервал 50 и >, и минимальная заболеваемость приходится на 20–49лет. Во всех возрастных интервалах за изучаемый период заболеваемость АГ у женщин превышает заболеваемость у мужчин.
Вывод: заболеваемость гипертонической болезнью по деревням и селам Шумерлинского района распределена неравномерно: сверхвысокие показатели заболеваемости выявлены в селах Русские и Большие Алгаши, сверхнизкие – в Юманаях. Несмотря на неплохое оснащение Районной больницы, заболеваемость ГБ в Шумерлинском районе имеет тенденцию к росту. Максимальная заболеваемость зарегистрирована в 2002 году за весь изучаемый период (3 года). Заболеваемость ГБ в 2002г. увеличилась по сравнению с 2000 годом на 41%, с 2001 годом – на 11%. Заболеваемость ГБ преобладает у женщин в возрасте 50 лет и старше; в этих же возрастных пределах количество мужчин страдающих АГ увеличивается, хотя число больных женщин остается на высоком уровне.
Глава 4. Влияние биогеохимических факторов на заболеваемость ГБ
4.1 Сравнительная гигиеническая оценка геологии, почвообразующих пород, почв
Основными источниками загрязнения почвы являются твердые, жидкие промышленные отходы. По данным почвенного районирования, наибольший показатель первичной заболеваемости отмечается в зоне комплекса песчаных почв различной оподзоленности, наименьший – в зоне расположения оподзоленных черноземов среднегумусных и тучных в сочетании с сильновыщелоченными черноземами и темно-серыми лесными почвами.
4.1.1Характеристика почв Шумерлинского района ЧР
Шумерлинский район большей частью своей территории относится к Присурскому субрегиону биосферы. Большая часть этой территории лесная. Почвообразующими горными породами здесь служат аллювиальный, меловой и казанский ярусы пермской системы, обогащенные Na, Cl, S, Si, Ca, F, Br, I, Mn, Sr и обедненные K. Наиболее распространены здесь песчано-подзолистые почвы с участками Торфяно-болотистых и черноземных почв. Вследствие интенсивной разработки Алатырского, Анучинского, Атемарского и ряда других месторождений кремнистых диатомитов, вода в реке Сура в значительной степени обогащена растворенной кремнекислотой. Во всех звеньях биогеохимической пищевой цепи отмечен резкий избыток Si, Ca, F, умеренный недостаток I и Co, неблагоприятное, аномальное соотношение атомовитов. Отмеченные особенности способствуют нарушению натрий-калиевого баланса, фосфорно-кальциевого и белкового обменов, напряжению нейрогуморальных, гормональных механизмов регуляции гомеостаза в организмах практически здоровых жителей и СХЖ.
Часть Шумерлинского района (на северо-востоке) относится к Прикубниноцивильскому субрегиону. Эта территория субрегиона имеет, как широколиственные леса (на востоке), так и степную зону с отдельными островками широколиственных лесов. Наиболее распространены здесь серые лесные почвы, однако на небольшой площади серые лесные почвы плавно переходят в черноземные. Почвообразующие горные породы представлены здесь современными четвертичными и третичными осадочными отложениями Пермской системы малообеспеченные микроэлементами, обогащенными Са, Nа, Сl и S. Почвы субрегиона характеризуются также умеренной недостаточностью магния, йода, кобальта, марганца, меди, цинка, молибдена, бора, железа, кремния, фтора на фоне их относительно благоприятного соотношения. Природные воды относятся к гидрокарбонатно-сульфатно-хлоридному классу, содержат незначительные концентрации фтора, йода, кобальта, цинка, кремния. Растительные организмы недостаточно обеспечены магнием, йодом, кобальтом, цинком, медью, бором, молибденом, марганцем и кремнием. В суточных пищевых рационах практически здоровых людей и в кормах для сельскохозяйственных животных повсеместно отмечен резкий недостаток магния, йода, кобальта, цинка, меди, молибдена, железа, фтора, кремния, бора, марганца.
4.1.2Гидрология и гидрография
Гидрографическую сеть территорию Шумерлинского района составляют реки, принадлежащие бассейну реки Волги. Главными из них являются река Сура и ее притоки.Река Сура протекает в направлении с юга на север в неширокой долине с пологим и умеренно крутым правым берегом и крутым, обрывистым левым берегом. В северо-восточной части района берет начало река Большой Цивиль.
4.1.3Растительность
Территория Шумерлинского района относится Большей частью к лесной зоне. В северной части района имеются степные участки. Древесная растительность представлена в основном широколиственными, частично смешанными и хвойными лесами. Широколиственные леса состоят из дуба с постоянным участием липы, в котором местами примешиваются клен, вяз, ясень, а также береза и осина. Часто встречаются чистые липняки. Негустой подлесок в лесах района состоит из орешника, рябина, калины, черемухи. Из кустарников встречаются шиповник, малина, смородина и другие. Смешанные леса состоят из дуба, березы, сосны, осины, реже липы. В подлеске встречаются черемуха, калина, рябина и другие. Хвойные леса представлены чистыми сосновыми борами. Естественная луговая растительность в районе является вторичной, возникшей на месте исчезнувших лесов.
4.2 Сравнительная гигиеническая оценка условий водоснабжения в контрольном и опытном районах
4.2.1 Условия водоснабжения
Водные объекты как поверхностные, так и подземные подвергаются антропогенному и техногенному воздействию.
При опросе жителей опытного и контрольного населенных пунктов выяснено, что подавляющее большинство жителей используют для питья и приготовления пищи воду из шахтных колодцев. Большинство шахтных колодцев уже в течение нескольких лет бактериологическому исследованию не подвергались.
Санитарно-техническое состояние источников водоснабжения в сравниваемых районах признано удовлетворительным. Подземные воды, используемые населением в опытных по ГБ населенных пунктах, не соответствует гигиеническим нормативам по органолептическим свойствам и по химическим показателям.
В контрольных населенных пунктах подземные воды также не соответствует гигиеническим нормативам. При сравнении отмечаются более высокие показатели жесткости, минерализации (сухой остаток), содержания сульфатов и хлоридов в воде и меньшее содержание железа в опытном районе, по сравнению с контрольным (см. таблица 4.2).
Таблица 4.2 Оценка условий водоснабжения в опытном и контрольном населенных пунктах Шумерлинского района
4.3 Оценка питания населения в сравниваемых участках
В целях изучения особенностей питания населения Шумерлинского района была использована методика опроса.
Для сравнения были выбраны контрольный и опытный районы.
Для обеспечения продуктами питания сельскими жителями в основном используются подсобное, индивидуальное хозяйство, где ежегодно выращивают овощи – картофель, морковь, свеклу, капусту, томаты, огурцы, лук, чеснок, петрушку, укроп. Другие продукты питания: хлебобулочные, макаронные изделия, сахар, крупы, морскую рыбу – приобретают в магазинах.
В целях повышения урожайности овощных культур в сравниваемых районах используют органические удобрения (навоз). Для уничтожения сельскохозяйственных вредителей используют ядохимикаты (для опрыскивания картофеля, капусты).
В отношении обеспеченности семей, проживающих в сравниваемых районах, домашним скотом существенной разницы не было. Для откорма домашних животных, с целью получения мяса, молока, население использует корма, выращенные на приусадебных участках, зерно и солома закупается в колхозах и совхозах.
Способы хранения в обоих исследуемых районах не отличаются. Овощи и фрукты они хранят в погребах, отвечающих гигиеническим требованиям. Мясо в зимний период хранится в тушах в подвешенном, замороженном состоянии, в летний период используются холодильники. Таким образом, изучение особенностей производства основных продуктов питания в семьях, проживающих в сравниваемых районах, не позволило выявить существенной разницы.
4.4 Оценка результатов анкетирования
Проведено анкетирование 20 человек больных (см. приложение 2). Возрастные группы анкетируемых больных: 30-39 – 10%; 40-49 лет – 15%; 50-59 лет – 45%; 60-69 лет – 30%. Среди исследуемых работников сельского хозяйства – 25%; рабочих – 30%; пенсионеров – 45%. 40% опрошенных – люди с поселка, 35% – из села, 25% – из деревень.
Субъективная оценка собственного здоровья анкетируемых: 20% – хорошее; 50% – удовлетворительное, 30% – плохое. Среди исследуемых с высшим образованием – 20%, с общим средним и средне-специальным – 35%, с неполным средним – 45%.
35% анкетируемых считают, что загрязнение среды вредно влияет на их состояние здоровья, 30% считают, что неблагоприятно воздействует на здоровье особенности их профессии, 20% – наследственность, 10% – качество питания, 5% – вредные привычки. На вопрос какова нервно-эмоциональная нагрузка во время трудового дня 55% ответили – выше среднего, 25% –ниже среднего, 20% – затруднялись ответить. У 85% родственники страдают (-ли) АГ.
90% анкетируемых ответили, что у них не остается время на ежедневный отдых.
75% опрошенных некурящие, 15% – курят ежедневно.
В отношении спиртных напитков: 25%–употребляют в меру несколько раз в год, 70%-1-3 раза в месяц, 35% – абсолютно непьющие.
В отношении предпочитаемой пищи: 75% людей употребляют преимущественно животную и мучную пищу. 25% – употребляют фрукты, фруктовые соки. 1-2 раза в неделю, 45% – не каждую неделю, 30% – не каждый месяц. При опросе выявлено, что 80% –употребляют поваренной соли больше, чем другие люди.
90% опрошенных людей ответили, что не всегда обращаются в медицинские учреждения в случае заболевания.
60% людей откладывают визит к врачу с тем, что не на кого оставить хозяйство и потому что больница находится далеко от их места жительства.
75% не всегда следуют советам врача по самооздоровлению, т.к. нет необходимых условий для выполнения советов, у 25% – не хватает времени.
65% опрошенных узнает о том, как укрепить здоровье из листовок, газет, журналов, 20% – из телепередач, 15% – от медработников, 10% – из радиопередач, 5% – от знакомых.
45 % анкетируемых хотели узнать о профилактике болезней нервной системы, включая радикулит, 35% – о сердечно-сосудистых заболеваний, 15% – о профилактике болезней органов пищеварения, 5% – о профилактике мужских и женских болезней.Таким образом, выявлены факторы риска АГ по Шумерлинскому району:
· наследственность – 85%;
· избыточное потребление поваренной соли 80%;
· прием преимущественно мучной, животного происхождения пищи – 75%;
· частое употребление алкоголя – 70%;
· психоэмоциональные перегрузки – 55%;
· большое удаление населенного пункта от больницы – 60%.
1. В опытном населенном пункте по сравнению с контрольной отмечаются более высокие показатели жесткости, минерализации, содержания сульфатов, хлоридов и меньшее содержание железа. Вероятно, в этих различных условиях воды могут быть обнаружены различия в химическом составе пищевых продуктов.
Природные воды относятся к гидрокарбонатно-сульфатно-хлоридному классу, содержат незначительные концентрации фтора, йода, кобальта, цинка, кремния. Избыток хлористого натрия может усиливать прессорные реакции, усиливает действие минералкортикоидов и способствует повышению артериального давления.
Шумерлинский район относится к Присурскому субрегиону биосферы, Большая часть этой территории лесная. Почвообразующими горными породами здесь служат аллювиальный, меловой и казанский ярусы пермской системы, обогащенные Na, Cl, S, Si, Ca, F, Br, I, Mn, Sr и обедненные K. Наиболее распространены здесь песчано-подзолистые почвы с участками Торфяно-болотистых и черноземных почв. Вследствие интенсивной разработки Алатырского, Анучинского, Атемарского и ряда других месторождений кремнистых диатомитов, вода в реке Сура в значительной степени обогащена растворенной кремнекислотой. Во всех звеньях биогеохимической пищевой цепи отмечен резкий избыток Si, Ca, F, умеренный недостаток I и Co, неблагоприятное, аномальное соотношение атомовитов.
Отмеченные особенности способствуют нарушению натрий-калиевого баланса, фосфорно-кальциевого и белкового обменов, напряжению нейрогуморальных, гормональных механизмов регуляции гомеостаза в организмах практически здоровых жителей и СХЖ.
2. По результатам анкетирования населения были выявлены следующие факторы риска развития ГБ: наследственность, избыточное потребление поваренной соли, употребление преимущественно мучной, животного происхождения пищи, частое употребление алкоголя, психоэмоциональные перегрузки, удаленность населенного пункта от больницы.
Заключение
В ходе данной работы была подчеркнута актуальность проблемы заболеваемости АГ в России и в мире. Артериальная гипертензия – одна из наиболее распространенных форм патологии. Известно, что частота гипертензии в общей популяции составляет около 25%, среди людей в возрасте старше 65 лет – 50% и более. Столь широкая распространенность артериальной гипертензии обусловливает тот факт, что данная группа заболеваний является одной из ведущих причин трудопотерь, инвалидизации и смертности населения. Сердечно-сосудистые заболевания занимают 1-е место среди причин смертности, инвалидизации населения, 3,4 место среди причин заболеваемости, т.е. имеется тенденция к увеличению заболеваемости, смертности от ССЗ.
Таким образом, сердечно-сосудистая патология в целом (и АГ в частности) продолжает оставаться проблемой номер один в здравоохранении. Это связано в первую очередь с их преобладанием в структуре смертности и возрастающим удельным весом в структуре заболеваемости населения, широким распространением и огромной социально-экономической значимостью этих заболеваний.
Эссенциальная (первичная) артериальная гипертония составляет 90-92% (а по некоторым данным 95%), вторичная – около 8-10% от всех случаев повышенного артериального давления.
По разным источникам, распространенность артериальной гипертонии составляет в США от 20 до 25% в популяции. В России в конце 1993 года распространенность артериальной гипертонии среди лиц среднего возраста составляла 20-30%. В структуре обращаемости взрослого населения по поводу болезней системы кровообращения на долю гипертонической болезни приходится 19,6% обращений. В Чувашской Республике общее число больных, страдающих болезнями системы кровообращения, составило в 2002г. около 215 тыс. человек. Практически каждый шестой житель республики имеет то или иное сердечно-сосудистое заболевание. В то же время распространенность в республике АГ ниже чем в РФ на 5%.
В Чувашской республике имеет место значительный разброс уровня распространенности гипертонической болезни: от 145,2 в Янтиковском до 1012,8 на 10 тыс. взрослого населения в Шумерлинском районе. Снижение распространенности артериальной гипертонии среди населения зарегистрировано в Ибресинском, Красноармейском, Красночетайском, Моргаушском, Цивильском районах. В Алатырском, Аликовском, Вурнарском, Батыревском, Козловском, Мариинско-Посадском, Шемуршинском, Шумерлинском и Ядринском районах показатель увеличился более чем на 25%.
Безотлагательность проведения борьбы с сердечно-сосудистыми заболеваниями была признана на общегосударственном уровне. На территории республики реализуется Федеральная целевая программа "Профилактика и лечение артериальной гипертонии в Российской Федерации". Целью программы является комплексное решение проблем профилактики, диагностики, лечения артериальной гипертензии, реабилитация больных с ее осложнениями и как результат этого – снижение уровня заболеваемости населения артериальной гипертензией, инвалидности и смертности от ее осложнений (инсульт, инфаркт миокарда). Также реализуются республиканские целевые программы "Совершенствование кардиологической помощи населению на 2000-2004гг." (постановление Кабинета Министров Чувашской Республики от 16 декабря 1999г. №260) и "Профилактика и лечение артериальной гипертонии в Чувашской Республике на 2002-2008гг." (постановление Кабинета Министров Чувашской Республики от 02 апреля 2002г. №8).
Реализация программных мероприятий позволила сформировать современную организационную структуру кардиологической службы и укрепить ее материально-техническую базу, внедрить современные методы профилактики сердечно-сосудистых заболеваний на базе организованной "Школы больного артериальной гипертонией".
Проведенное исследование заключалось в оценке первичной заболеваемости АГ на территории Шумерлинского района ЧР по административно-территориальному и возрастно-половому делению за период с 2000-2002гг. с выяснением факторов риска на этой территории.
Цель исследования: изучить и оценить заболеваемость ГБ на территории Шумерлинского района ЧР в зависимости от биогеохимических факторов.
Задачи исследования:
1. Изучить распространенность ГБ среди населения и по отдельным населенным пунктам три года (2000-2002гг.).
2. Изучить химический состав питьевой воды и почв в Шумерлинском районе.
3. Изучить образ жизни, уровень субъективной оценки здоровья населения Шумерлинского района.
4. Разработать мероприятия по профилактике ГБ.
Исследование проведено ретроспективно по данным, зарегистрированным в организационно-методическом отделе Шумерлинской ЦРБ за период 2000–2002гг. За единицу наблюдения принимался больной с впервые выявленным случаем АГ.
По паспортам участков, журналам диспансерного наблюдения, и картам диспансерного наблюдения (у. ф №30), по амбулаторным картам, на каждый случай заболевания заполнялось карточка с указанием Ф.И.О., года рождения, пола, адреса, места работы, даты взятия на учет, основного диагноза, осложнений, сопутствующих диагнозов.
Далее эти данные были занесены в таблицы распределения случаев первичной заболеваемости по населенным пунктам, возрасту, полу (по годам). Были рассчитаны интенсивные показатели заболеваемости по годам и по району. Далее проведена группировка показателей первичной заболеваемости. За основу группировки брали min и max показатели. Оформили таблицу равновесных групп по показателям первичной заболеваемости. Также по Шумерлинскому району провели следующую работу: изучили питание семей, уровень субъективной оценки здоровья и выявляли факторы риска развития ГБ опросным методом по анкете "Ваше здоровье, условия и образ жизни", разработанной академиком РЭЛ, профессором, заслуженным деятелем науки Сусликовым В.Л.. Условия водоснабжения населения (САН-ПИН 2.14.559-96.) и химический состав почв Шумерлинского района изучались по литературным источникам.
В результате проведенного исследования было выявлено: заболеваемость гипертонической болезнью по деревням и селам Шумерлинского района распределена неравномерно. Сверхвысокие показатели заболеваемости выявлены в селах Русские и Большие Алгаши, сверхнизкие – в деревне Юманаи. Несмотря на неплохое оснащение Шумерлинской ЦРБ, заболеваемость АГ в Шумерлинском районе имеет тенденцию к росту. Максимальная заболеваемость зарегистрирована в 2002 году за весь изучаемый период (3 года). Заболеваемость ГБ в 2002г. увеличилась по сравнению с 2000 годом на 41%, с 2001 годом – на 11%. Заболеваемость АГ преобладает у женщин в возрасте 50 лет и старше; в этих же возрастных пределах количество мужчин страдающих АГ увеличивается, хотя число больных женщин остается на высоком уровне.
По результатам анкетирования населения были выявлены следующие факторы риска развития ГБ: наследственность, избыточное потребление поваренной соли, употребление преимущественно мучной, животного происхождения пищи, частое употребление алкоголя, психоэмоциональные перегрузки. Также выявлено, что ГБ чаще встречается у лиц со средним общим, специальным и высшим образованием; у лиц проживающих в поселках городского типа по сравнению с теми, кто проживает в селах и деревнях.
Подземные воды, используемые населением, не соответствуют гигиеническим нормативам по химическим и органолептическим свойствам. Пробы воды содержат повышенное количество нитратов, хлоридов, сульфатов, низкое содержание железа, повышенная жесткость. Природные воды относятся к гидрокарбонатно-сульфатно-хлоридному классу, содержат незначительные концентрации фтора, йода, кобальта, цинка, кремния, магния. Избыток хлористого натрия может усиливать прессорные реакции, усиливает действие минералкортикоидов и способствует повышению артериального давления.
Возможно, играет роль в развитии ГБ почвенный состав, содержащиеся в нем микроэлементы: так в селах Большие и Русские Алнгаши, где отмечается наибольшее число лиц страдающих ГБ, находятся песчаные почвы различной оподзоленности, а в деревне Юманаи, где отмечается наименьшее число больных ГБ, – типичносерые лесные почвы и чернозем. Шумерлинский район большей частью своей территории относится к Присурскому субрегиону биосферы. Большая часть этой территории лесная. Почвообразующими горными породами здесь служат аллювиальный, меловой и казанский ярусы пермской системы, обогащенные Na, Cl, S, Si, Ca, F, Br, I, Mn, Sr и обедненные K. Наиболее распространены здесь песчано-подзолистые почвы с участками Торфяно-болотистых и черноземных почв. Вследствие интенсивной разработки Алатырского, Анучинского, Атемарского и ряда других месторождений кремнистых диатомитов, вода в реке Сура в значительной степени обогащена растворенной кремнекислотой. Во всех звеньях биогеохимической пищевой цепи отмечен резкий избыток Si, Ca, F, умеренный недостаток I и Co, неблагоприятное, аномальное соотношение атомовитов. Отмеченные особенности способствуют нарушению натрий-калиевого баланса, фосфорно-кальциевого и белкового обменов, напряжению нейрогуморальных, гормональных механизмов регуляции гомеостаза в организмах практически здоровых жителей и СХЖ. Часть Шумерлинского района (на северо-востоке) относится к Прикубниноцивильскому субрегиону. Эта территория субрегиона имеет, как широколиственные леса (на востоке), так и степную зону с отдельными островками широколиственных лесов. Наиболее распространены здесь серые лесные почвы, однако на небольшой площади серые лесные почвы плавно переходят в черноземные. Почвообразующие горные породы представлены здесь современными четвертичными и третичными осадочными отложениями Пермской системы малообеспеченные микроэлементами, обогащенными Са, Nа, Сl и S. Почвы субрегиона характеризуются также умеренной недостаточностью магния, йода, кобальта, марганца, меди, цинка, молибдена, бора, железа, кремния, фтора на фоне их относительно благоприятного соотношения. Природные воды относятся к гидрокарбонатно-сульфатно-хлоридному классу, содержат незначительные концентрации фтора, йода, кобальта, цинка, кремния. Растительные организмы недостаточно обеспечены магнием, йодом, кобальтом, цинком, медью, бором, молибденом, марганцем и кремнием. В суточных пищевых рационах практически здоровых людей и в кормах для сельскохозяйственных животных повсеместно отмечен резкий недостаток магния, йода, кобальта, цинка, меди, молибдена, железа, фтора, кремния, бора, марганца.
1. Заболеваемость ГБ по деревням и селам Шумерлинского района распределена неравномерно, имеет тенденцию к росту, преобладает у женщин в возрасте 50 лет и старше.
2. В опытном населенном пункте тмечаются высокие показатели жесткости, минерализации, содержания сульфатов, хлоридов и меньшее содержание железа в воде. Природные воды содержат незначительные концентрации фтора, йода, кобальта, цинка, кремния. Почвообразующие горные породы мало обеспечены микроэлементами.
3. По результатам анкетирования населения Шумерлинского района выявлены следующие факторы риска развития ГБ: наследственность, избыточное потребление поваренной соли, употребление преимущественно мучной, животного происхождения пищи, частое употребление алкоголя, психоэмоциональные перегрузки. Также выявлено, что ГБ чаще встречается у лиц со средним общим, специальным и высшим образованием; у лиц проживающих в поселках городского типа по сравнению с теми, кто проживает в селах и деревнях.
Профилактика
3 стратегии профилактики гипертонической болезни:
1. Стратегия массовой профилактики. Она дает наибольший успех в плане укрепления здоровья. Направлена на оздоровление образа жизни с целью предупреждения появления факторов риска.
2. Стратегия высокого риска, направленная на выявление лиц с факторами риска и проведение мероприятий по их коррекции.
3. Стратегия, направленная на ранее выявление заболевания и предупреждение его прогрессирования (вторичная профилактика). Эта работа проводится медицинскими учреждениями.
Национальные и региональные программы по контролю ГБ должны включать следующие разделы:
1. Обучение медработников методам выявления ГБ, а также способам длительного немедикаментозного и медикаментозного лечения.
2. Организация выявления лиц с ГБ.
3. Развитие сети школ больного АГ по обучению пациентов принципам самоконтроля и профилактики развития осложнений АГ.
4. Обеспечение антигипертензивными препаратами и приборами для измерения АД.
5. Обучение населения методам первичной профилактики ГБ и основам здорового образа жизни.
6. Оценка эффективности профилактических программ по данным медицинской документации и выборочных эпидемиологических обследований населения.
Должна быть введена система эколого-гигиенического обучения и воспитания населения (особенно в возрастной группе > 50 лет у мужчин и женщин).
1. Строгий санитарно-гигиенический контроль над содержанием и соотношением микроэлементов в питьевой воде, в почве.
2. Коррекция питания населения (профилактика атеросклероза) – увеличение употребления в пищу растительных, низкокалорийных продуктов с пониженным содержанием холестерина и солей натрия и обогащенных микроэлементами.
3. Проведение скрининг-исследования населения Шумерлинского района с целью раннего выявления групп риска (кровь на холестерин).
4. В связи с тем, что заболеваемость также связана с удаленностью населенных пунктов от ЦРБ – продолжать создавать офисы врачей общей практики в каждом населенном пункте.
Список используемой литературы
1. Государственный доклад о состоянии здоровья населения Чувашской Республики в 2002 году. – Чебоксары, 2003, 200 с.
2. Постановление Кабинета Министров ЧР№ 36 от 18 февраля 2002 года "Республиканская целевая программа – предупреждение и борьба с заболеваниями социального характера на 2002-2004гг."
3. Постановление Кабинета Министров ЧР № 88 от 2 февраля 2002 г. "О республиканской программе "Профилактика и лечение АГ в ЧР на 2002-2008 гг."
4. Приказ Министерства здравоохранения ЧР №41 от 24 января 2002г. "О проведении Российского эпидемиологического исследования распространенности АГ и сердечной недостаточности в ЧР"
5. Статистика здоровья населения и здравоохранения Чувашской Республики в 2002 году. – Чебоксары, 2003, 151 с.
6. Андреев С.И. Почвы Чувашской АССР. – Чебоксары, 1971, т.1
7. Белоусов Ю.Б. Артериальная гипертензия. – М.: Здоровье, 2001г., 63с.
8. Горев Н.Н Возраст, артериальная гипертония и атеросклероз. – М.: Медицина, 1988. – 175с.
9. Маколкин В.И. Гипертоническая болезнь. – М.: Медицина, 2000.
10. Окороков А.Н. Диагностика болезней внутренних органов.– М.,2001,т.4
11. Сусликов В.Л. Геохимическая экология болезней. Т.2. Атомовиты. М.:Гелиос АРВ, 668 с.
12. Сусликов В.Л. Геохимическая экология болезней: В 4 т. Т.3: Атомовитозы. – М.: Гелиос АРВ, 2002. – 670 с.
13. Ратнер Н.А. Артериальные гипертонии. – М.: Медицина, 1974.
14. Чазов Е.И. Болезни сердца и сосудов. – М.: Медицина, 1992, т. 3.
15. Амазов В.А. Гипертоническая болезнь. – Aguavitae, 1998, №1, 16-19 с.
16. Бриттов В. Борьба с артериальной гипертонией.– Врач, 1997, №5, 33-34 с.
17. Бурцев В.И. Об актуальных вопросах проблемы артериальной гипертонии. – Клиническая медицина, 2001, т. 29, №10, 65-67 с.
18. Гогин Е.Е. Гипертоническая болезнь – основная причина, определяющая сердечно-сосудистую заболеваемость и смертность в стране – терапевтический архив, 2003, т.75,№9, 31-36 с.
19. Комаров Ф.И. Артериальная гипертония. – Клиническая медицина, 1997, №6, 61-66 с.
20. Константинов В.В. Распространенность артериальной гипертонии и ее связь со смертностью и факторами риска среди мужского населения в городах разных регионов. – Кардиология, 2001, т.41,№4, 39-43 с.
21. Марков К.В. Артериальная гипертония, атеросклероз и ИБС. – Межвузовский сборник, Чебоксары, 1985, 109с.
22. Нестеров Ю.И. Проблемы вторичной профилактики артериальной гипертонии в первичном звене здравоохранения. – Терапевтический архив, 1998, №1, 12-14 с.
23. Органов Р.Г. Эпидемиология артериальной гипертонии в России и возможности профилактики. – Терапевтический архив, 1997, №8, 66-69с.
24. Ощепкова Е.В. О федеральной целевой программе "Профилактика и лечение артериальной гипертонии в РФ". – Кардиология, 2002, №6, 58-59с
25. Сусликов В.Л. Демография – методические указания к практическим занятиям. Чебоксары, 1997г.
26. Сусликов В.Л. Заболеваемость населения: методика вычисления и оценка показателей заболеваемости – методические указания к практическим занятиям. Чебоксары, 1997
27. Сусликов В.Л. Эколого-биогеохимическое районирование территорий – методологическая основа для оценки среды обитания и здоровья населения; Чуваш. Ун-т. Чебоксары, 2001. 40 с.
28. Физиология кровообращения и профилактика артериальной гипертонии. – Межвузовский сборник. – Чебоксары, 1988, 114с.
Приложение 1
Ваше здоровье, условия и образ жизни.
Опрос пациентов проводился среди 20 человек (больных ГБ).

Данные получены при помощи самостоятельно разработанной анкеты.
Из рисунка2.1 видно, что в терапевтическом отделении ГАУЗ «Городская поликлиника №18»с артериальной гипертензией преобладают мужчины (62,5%). Это объясняется отсутствием у мужчин женских гормонов, которые оберегают женщин от этого заболевания.
Рис 2.1. Пол пациентов, находящихся в терапевтическом отделении ГАУЗ «ГП №18»с артериальной гипертензией.

Рис. 2.2. Возраст пациентов, находящихся в терапевтическом отделении «ГП №18» с артериальной гипертензией.
Рис. 2.3 Ответы пациентов на вопрос о том, часто ли их беспокоят проблемы с сердцем. Подавляющее большинство редко испытывают проблемы с сердцем.

Рис.2.4. Ответы пациентов на вопрос о том, как часто они измеряют АД.
Большинство не измеряют давление регулярно.

Рис. 2.5. Ответы пациентов на вопрос о лишнем весе. Данная диаграмма указывает что большинство страдающих от повышенного АД, имеют лишний вес.

Рис. 2.6 Ответы пациентов о количестве употребляемой соли. Большинство опрошенных затруднились ответить. Это говорит о том, что люди не следят за своим рационом.

Рис. 2.7 Ответы пациентов на вопрос о курении. Большинство испытуемых оказались не курящими.

Рис. 2.8 Ответы пациентов на вопрос об информированности о таком заболевании как атеросклероз. Подавляющее большинство пациентов не знают о таком заболевании.

Рис. 2.9. На вопрос об употреблении алкоголя, большинство опрошенных ответили «Да».

Рис. 2.10. Большинство пациентов затруднились ответить на вопрос о наследственной предрасположенности к ГБ.

Рис. 2.11 Ответы пациентов на вопрос о подверженности стрессам. Большинство испытывают стресс.

Рис. 2.12. Ответы пациентов на вопрос об активности в течение дня.
Подавляющее большинство ведут не активный образ жизни, мало двигаются.

Рис. 2.13. Ответы пациентов о наличии аппарата измерения АД в домашних условиях. Большинство пациентов не имеют.

Рис. 2.14. Ответы пациентов на вопрос о том, умеют ли они пользоваться аппаратом для измерения АД. Подавляющее большинство не умеют пользоваться.
Изучение роли медицинской сестры в диспансеризации больных с гипертонической болезнью.
1. Медицинская сестра выдает пациенту лист согласия и информированности. Пациент должен его внимательно прочитать и подписать.(Приложение №)
3. Измерение основных физических показателей человека. Включает в себя взвешивание, измерение длины тела, окружности груди и живота.
При подозрении на гипертоническую болезнь отправляют на анализ холестерина. Если показатели высокие направляют на 2 этап диспансеризации (липидограмму). Далее консультация врача-кардиолога.
Пациентка Иванова Евгения Владимировна, 63 года, поступила с жалобами на давящие, слабо интенсивные боли за грудиной, иррадиирующие в область левой лопатки, длительностью около 10 мин, возникающие при ходьбе на 50 м, купирующие самостоятельно в покое или через 1-2 минуты после приема нитроглицерина; интенсивные головные боли в затылочной области, шум в ушах на фоне повышения АД.
Из анамнеза. С 57 лет пациента стала отмечать появление болей в затылочной области головы, на фоне стресса. Обратилась к врачу,впервые было зарегистрировано повышение АД до 150/90 мм. рт. ст. По поводу повышенного АД не обследовалась, с гипотензивной целью принимала Адельфан в течение нескольких месяцев, затем самостоятельно отменила лечение. В настоящее время лечение не получает. Факторы риска: не курит, алкоголь не употребляет. Наследственность отягощена по сердечно-сосудистым заболеваниям: отец страдал АГ, умер в 60 лет от острого мозгового кровообращения.
ЭКГ: ритм правильный, ЧСС 82уд/мин. Признаки гипертрофии левого желудочка. Повышен холестерин. Была отправлена на липидограмму.
Пациентке поставлен диагноз: ИБС, стенокардия напряжения II ФК, постинфарктный кардиосклероз. АГ III стадии, 2-й степени.
Изучение роли медицинской сестры в работе «Школы здоровья. Артериальная гипертензия.»
СПИСОК ЛИТЕРАТУРЫ
1. А. Джон Кэмм, Томас Ф. Люшер, Патрик В. Серруис, пер. с англ. под ред. Е. В. Шляхто; ВНОК, Федер. Центр сердца, крови и эндокринологии им. В. А. Алмазова. — М.: ГЭОТАР-Медиа, 2011. — 1446 с.
2. Александров Ю.И.Психофизиология. Учебник для вузов. - СПб: Питер, 2013. – 496 с.
4. Артериальная гипертензия в поликлинической практике. Осадчук М. А., Киреева Н. В., Корженков Н. П. Учебное пособие. Утверждено УМО. 2012, Москва.
5. Биверс Г. Артериальная гипертония/ Г. Биверс, Г. Лип, Э. О»Брайнен; пер. с англ. А.Н.Анваера; под ред.В.И.Метелицы. — М.: БИНОМ. Лаб. знаний, 2005. — 175 с.: ил. — Библиогр. в конце глав.
Анкета для пациентов
1. Укажите Ваш пол:
2. Укажите Ваш возраст
3. Часто ли Вас беспокоят проблемы с сердцем?
4. Регулярно ли Вы измеряете АД?
Нет
— Иногда измеряю
5. Имеется ли у Вас лишний вес?
— Да
6. Много ли Вы употребляете соли?
Нет
— Не могу ответить
— Курил, но бросил(а)
8. Знаете ли Вы что такое Атеросклероз?
— Да
Нет
— Затрудняюсь ответить
9. Употребляете ли Вы алкоголь?
10. Болели ли Ваши родственники Гипертонической болезнью?
11. Испытываете ли Вы стресс, если да, то как часто?
12. Есть ли у Вас Атеросклероз?
— Да
Нет
— Затрудняюсь ответить
13. Как много вы двигаетесь в день?
— Постоянно хожу пешком
— Постоянно за рулем
— Веду сидячий образ жизни
14. Есть ли у Вас аппарат для измерения давления?
15. Умеете ли Вы им пользоваться?
— Давление мне измеряют родственники/близкие
Источник http://lektsia.com/6x5ee.html
Диаграмма №1 сравнительные данные по полу.

По результатам исследования и проведения анкетирования мы видим, что большинство пациентов с ГБ составили женщины.
Диаграмма № 2 сравнительная диаграмма по возрасту.

Большинство страдающих ГБ старше 55 лет 60%
Сравнительный анализ анамнестических данных здоровых и больных ГБ
Перенесенные, сопутствующие заболевания
Контроль уровня АД

Сопоставление анамнестических данных испытуемых основной и контрольной групп установило более высокую степень стрессовой нагрузки..
При статистической достоверности различий в группе гипертонических больных она составляла 80%, т.е достоверно выше чем у здоровых 46,6%. В 53.3% в основной группе, т.е меньше чем у здоровых 60% был установлен факт вредных привычек. При исследовании наследственной предрасположенности было показано ее достоверное преобладание в группе больных с гипертонической болезнью (40%) по сравнению с соответствующими показателями у здоровых (наследственная предрасположенность 26,6%).
Клиническая оценка степени тяжести заболевания.
Степень тяжести заболевания
Гипертоническая болезнь 1 стадии
Гипертоническая болезнь 2 стадии
Гипертоническая болезнь 3 стадии, риск 4

Как видно из диаграммы Гипертоническая болезнь 3 стадии, риск 4 53% занимает 1 место, на втором Гипертоническая болезнь 1 стадии 27% и на 3 месте Гипертоническая болезнь 2 стадии 20%.
Сопутствующие психовегетативные симптомы
Психо — эмоциональное напряжение

Основными сопутствующими психовегетативными симптомами являются: головные боли 32%, психо — эмоциональное напряжение 21%, пониженное настроение 26%, депрессия 13%, и реже всего встречается астения 20, 8%.
Анализ данных по анкете №2.

Таким образом, у пациентов до проведения курса бесед выявлен высокий уровень информированности о наличии артериальной гипертонии (АГ), факторов риска у 45%, приверженности к лечению у 71%, высокое качество жизн и у 13% , частые гипертонические кризы у 32%, побочные эффекты лекарственной терапии отметили у себя 30% пациентов. Лишь 29% пациентов самостоятельно контролиролируют АД

По моему мнению, полученные результаты являются существенными. Они демонстрируют, что приверженность больных ГБ к лечению потенциально прогнозируема, при этом факторы, влияющие на этот прогноз, могут быть выделены, измерены и корригируемы. Для обоснования прогностической ценности этих положений в рамках исследования был выполнен модельный эксперимент.
Интегральные показатели приверженности к лечению
Источник http://vuzlit.ru/831581/analiz_otsenka_rezultatov_issledovaniya_bolnyh_gipertonicheskoy_boleznyu
Анкетирование проводится с целью выявить знания населения, полученные в ходе проведения мероприятий в рамках Всемирного дня здоровья, проводимых в апреле 2015 года, а также выявления профилактических навыков по сохранению своего здоровья и окружающих людей.
1. Правильный ответ — 1 балл, всего правильных ответов – 19.
19 баллов — информация доведена качественно.
10 баллов – информация была предоставлена не в полном объёме.
0-5 баллов — информация была предоставлена некачественно.
2. Ответ на пятый вопрос:
6 баллов — знание мер профилактики гипертонии 100 процентов.
4 балла — знание мер профилактики гипертонии 80 процентов.
0-2 балла – отсутствие знаний профилактики гипертонии.
3. Ответ на шестой вопрос:
3 балла — знание симптомов гипертонии 100 процентов.
0-1 балл – отсутствие знаний симптомов гипертонии.
Результаты анкетирования предоставляются отделу гигиенического воспитания для подготовки сводной оценки по краю.
Источник http://fbuz41.ru/lmk/inf_dlya_nasel/129343/
Анкета для опроса пациентов
Московский городской фонд обязательного медицинского страхования, изучая отношение населения к реформам в системе медицинского обслуживания, убедительно просит Вас высказать свое мнение, ответив на вопросы нашей анкеты.
Заполнить анкету несложно. Ко многим вопросам анкеты даются возможные варианты ответов. Выберите из предложенных ответов тот, который соответствует Вашему мнению, и отметьте его. Если ни один из предложенных вариантов ответа Вас не устраивает, напишите ответ сами.
Анонимность Ваших ответов гарантируется!
Заранее благодарим за сотрудничество!
Просим Вас ответить на вопросы, касающиеся Вашего здоровья
1. Как Вы оцениваете состояние своего здоровья?
1. Хорошее => переходите к вопросу 3
2. Чем Вы объясняете состояние своего здоровья? (можно указать несколько ответов)
2. Неудовлетворительным экологическим и санитарным состоянием района проживания (работы)
3. Рабочей перегрузкой
4. Отсутствием возможности регулярного отдыха
5. Плохим питанием
6. Длительной конфликтной ситуацией дома
7. Длительной конфликтной ситуацией на работе
8. Невниманием к своему здоровью, вредными привычками
9. Недоступностью качественной медицинской помощи
10. Наследственной предрасположенностью
11. Последствиями войны
12. Другое (напишите)
3. По поводу каких заболеваний Вы обращались в поликлинику за последний год? (можно указать несколько ответов)
1. Болезни сердца и сосудов (ИБС, гипертоническая болезнь, стенокардия, инфаркт миокарда, атеросклероз, аритмия, тахикардия, ревматизм, порок сердца, инсульты, варикозное расширение вен, тромбофлебиты и др.)
2. Болезни органов пищеварения (болезни зубов и полости рта, пищевода, гастрит, дуоденит, энтерит, колит, холецистит, желчно-каменная болезнь, панкреатит, гепатит, цирроз печени, язвенная болезнь, грыжа и др.)
3. Болезни опорно-двигательного аппарата (заболевания суставов, искривление позвоночника, радикулит, остеопороз, остеомиелит, остеохондроз, грыжа позвоночника и
4. Болезни органов дыхания (бронхиальная астма, бронхит, пневмония, эмфизема, пневмосклероз, аллергические и вазомоторные риниты, назофарингит, синусит, грипп, ОРВИ и др.)
5. Эндокринные заболевания (диабет, болезни щитовидной железы, гормональные нарушения и др.)
6. Болезни мочеполовой системы (гинекологические заболевания, аденома предстательной железы, простатит, мочекаменная болезнь, пиелонефрит, гломерулонефрит, гематурия, цистит и др.)
7. Болезни нервной системы (паркинсонизм, тремор, эпилепсия, рассеянный склероз, мигрень и др.)
8. Болезни уха (отит, болезни слухового нерва и др.)
9. Болезни глаз (катаракта, глаукома, болезни сетчатки и др.)
10. Онкологические заболевания
11. Кожные болезни (дерматит, псориаз, лишай, крапивница, болезни ногтей и др.)
12. Расстройства психики и поведения
13. Болезни крови и иммунодефициты
14. Травмы, ожоги, обморожения, отравления и их последствия
4. Страдаете ли Вы хроническими заболеваниями?
2. Нет => переходите к вопросу 10
5. Состоите ли Вы на диспансерном учете?
6. Проходите ли Вы ежегодное диспансерное обследование?
1. Не имею => переходите к вопросу 10
2. Оформляю сейчас => переходите к вопросу 10
3. Имею III группу
4. Имею II группу (с правом работы)
5. Имею II группу (без права работы)
6. Имею I группу
7. Инвалид детства
8. В результате реформы по монетизации льгот Вы выбрали получение:
1. Льготных лекарств
2. Денежной компенсации => переходите к вопросу 10
9. Возникали ли у Вас трудности в получении льготных лекарств?
При выписке рецепта в поликлинике
При получении лекарства в аптеке
10. Пользуетесь ли Вы услугами народных целителей, гомеопатов, экстрасенсов и т.п.? (можно указать несколько ответов)
1. Пока ни разу не приходилось => переходите к вопросу 12
2. Обращался(лась) к гомеопату
5. К разным целителям
6. Другими услугами (напишите)
11. Помогло ли Вам это нетрадиционное лечение?
4. Затрудняюсь ответить
12. В случае болезни обращаетесь ли Вы за помощью в Храм?
1. Да, и это моя основная опора
2. Да, но у меня есть и другие формы поддержки
3. Нет, не обращаюсь
13. Как Вы питаетесь?
4. Скорее хорошо => переходите к вопросу 15
5. Хорошо => переходите к вопросу 15
6. Затрудняюсь ответить => переходите к вопросу 15
14. С чем Вы связываете плохое питание? (можно указать несколько ответов)
1. С материальными трудностями
2. С режимом работы
2. Нет => переходите к вопросу 19
16. Предоставляет ли Ваш работодатель какую-либо поддержку при получении медицинской помощи?
2. Нет => переходите к вопросу 19
3. Затрудняюсь ответить => переходите к вопросу 19
17. Каким образом работодатель оказывает Вам поддержку? (можно указать несколько ответов)
1. Организует медицинские пункты
2. На предприятии имеется медицинское учреждение для работников (например, поликлиника, МСЧ)
3. Предоставляет санаторное лечение
4. Предоставляет дополнительное медицинское страхование (в форме добровольного медицинского страхования)
5. Производит оплату (полную или частичную) медицинской помощи
6. Другое (напишите)
18. Какой вид медицинских услуг был предоставлен Вам за счет Вашего работодателя за последний год? (можно указать несколько ответов)
1. Лечение в поликлинике
2. Лечение в больнице
3. Лечение в медицинском учреждении предприятия
6. Стоматологическая помощь
8. Другое (напишите)
9. Я не пользовался(ась) никакими медицинскими услугами со стороны работодателя
Просим ответить на вопросы, связанные с Вашими контактами с системой здравоохранения (без учета стоматологической помощи)
19. Где Вы обычно лечитесь? (можно указать несколько ответов)
1. В районной поликлинике по месту прописки
2. В поликлинике по месту фактического проживания
3. В ведомственной поликлинике
4. В платных учреждениях
(1 — очень плохое качество, 2 — плохое, 3 — удовлетворительное, 4 — хорошее, 5 — очень хорошее, 6 — затрудняюсь ответить).
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Государственное бюджетное профессиональное образовательное учреждение Департамента здравоохранения города Москвы
«Медицинский колледж №1»
ГБПОУ ДЗМ «МК №1»
Выпускная квалификационная работа
Роль медицинской сестры поликлиники в обучение пациентов, страдающих гипертонической болезнью методам вторичной профилактики
Специальность 34.02.01. «Сестринское дело» базовая подготовка
Работу выполнила
Ф.И.О.Куракевич А . О .
Руководитель
Ф.И.О. Ермолаева Людмила Александровна
Москва, 2016 год.
Введение
Глава 1. Теоретические основы гипертонической болезни: определение, характеристика, лечение
1.1 Анатомо-физиологические особенности сердечно-сосудистой системы
1.2 Определение
1.3 Классификация
1.4 Факторы риска развития
1.5 Клиническая картина
1.6 Осложнения
1.7 Диагностика
1.8 Лечение
1.9 Первичная профилактика
1.10 Вторичная профилактика
Глава 2. Изучение информированности пациентов о методах вторичной профилактики гипертонической болезни
2.1. База практики
2.2. Сестринская деятельность при гипертонической болезни
2.3. Анализ результатов исследования
Заключение
Список использованных источников
Приложения
Введение
Гипертоническая болезнь одно из самых распространённых заболеваний сердечно-сосудистой системы. Установлено, что артериальной гипертонией страдают 30 % взрослого населения мира.
В нашей стране примерно 40% взрослого населения имеют повышенный уровень артериального давления. При этом знают о наличии у них заболевания около 37% мужчин и 58% женщин, а лечатся - лишь 22 и 46% из них. Должным образом контролируют свое артериальное давление лишь 5,7% мужчин и 17,5% женщин.
Сердечно-сосудистые заболевания являются основной причиной смерти во всем мире. По оценкам Всемирной организации здравоохранения, в 2014 году от сердечно-сосудистых заболеваний умерло 56% населения России. Ни по какой другой причине ежегодно не умирает столько людей, сколько от сердечно-сосудистых заболеваний.
Всем выше перечисленным обусловлена актуальность моей выпускной квалификационной работы.
Цель работы: Изучить роль медицинской сестры в повышение уровня информированности пациентов о методах вторичной профилактики гипертонической болезни
Для реализации поставленной цели были выполнены следующие задачи:
1. Проанализировать литературу по теме «Профилактика гипертонической болезни»
2. Разработать анкеты и памятки для пациентов по методам вторичной профилактики гипертонической болезни
3. Провести сравнительный анализ знаний пациентов до и после ознакомления с памяткой
Объект: Сестринская деятельность при гипертонической болезни
Предмет: Уровень информированности пациентов о методах вторичной профилактики и провести анкетирование пациентов
Методы исследования: 1. Теоретический анализ
3. Обобщение данных
5. Описание
Глава 1 Теоретические основы гипертонической болезни: определение, характеристика, лечение
1.1 Анатомо-физиологические особенности сердечно-сосудистой системы
Сердечно-сосудистая система - совокупность полых органов и сосудов, обеспечивающих процесс кровообращения, постоянную, ритмическую транспортировку кислорода и питательных веществ, находящихся в крови и выведение продуктов обмена. Система включает сердце, аорту, артериальные и венозные сосуды.
Сердце - центральный орган сердечно-сосудистой системы, выполняющий насосную функцию. Сердце ритмично сокращается с частотой 60-80 ударов в минуту, в среднем - 72 в покое за 1мин. Сердце перекачивает около 6 литров крови в минуту. Масса сердца - 250-300 гр. Сердце состоит из 4-х полостей (отделов) - два предсердия и два желудочка. Правое предсердие и желудочек составляют правую половину сердца, левые - левую. Правая и левая половины сердца разделены межпредсердной перегородкой. Она обеспечивает раздельный кровоток по малому и большому кругам кровообращения. Это препятствует смешению венозной и артериальной крови, которая в здоровом сердце не смешивается. Левая половина сердца всегда заполнена артериальной кровью, а правая - венозной. Предсердия и желудочки отделены друг от друга предсердно-желудочковыми клапанами. Между левым предсердием и левым желудочком находится двухстворчатый (митральный) клапан. Между правым предсердием и правым желудочком - трехстворчатый клапан.
Кровеносные сосуды - эластические полые трубки различного диаметра, по которым циркулирует кровь. Есть артериальные сосуды (артерии, артериолы, капилляры), вены. Артериальные и венозные сосуды вместе с сердцем образуют круги кровообращения.
Большой круг начинается от левого желудочка сердца аортой, которая ветвится на разных уровнях. Ветви аорты называются артериями разного калибра. Артерии переходят в артериолы, последние в органах разделяются на множество мелких сосудов с тонкими стенками - капилляров. В капиллярах всасывается в ткани кислород и питательные вещества и кровь из артериальной превращается в венозную. Сливаясь между собой капилляры, образуют венулы, объединяющиеся в вены разного калибра и, наконец, в крупные стволы - нижнюю и верхнюю полые вены. Полые вены впадают в правое предсердие, где и заканчивается большой круг кровообращения. Главное назначение большого круга кровообращения - транспорт кислорода от легких к тканям, а углекислого газа - от тканей к легким.
Малый круг кровообращения начинается от правого желудочка сердца легочной артерией, которая, разветвляясь, переходит в сосудистые сети легких и заканчивается легочными венами, впадающими в левое предсердие. Малый круг кровообращения обеспечивает транспорт и обмен газов с внешней средой (выведение углекислого газа в легкие и насыщение крови кислородом). В малом круге по артериям течет венозная кровь, а по венам - артериальная.
1.2 Определение
Прежде чем давать определение гипертонической болезни, стоит дать определение артериальному давлению.
Артериальное давление - это кровяное давление, замеряемое на артериях. Давление возникает вследствие работы сердца, нагнетающего кровь в сосудистую систему, и сопротивления сосудов. Существует верхнее (систолическое) и нижнее (диастолическое) артериальное давление.
Верхнее (систолическое) артериальное давление, показывает давление в артериях в момент, когда сердце сжимается и выталкивает кровь в артерии, оно зависит от силы сокращения сердца, сопротивления, которое оказывают стенки кровеносных сосудов, и числа сокращений в единицу времени.
Нижнее (диастолическое) артериальное давление, показывает давление в артериях в момент расслабления сердечной мышцы. Это минимальное давление в артериях, оно отражает сопротивление периферических сосудов. По мере продвижения крови по сосудистому руслу амплитуда колебаний давления крови спадает, венозное и капиллярное давление мало зависят от фазы сердечного цикла.
Гипертоническая болезнь - хронически протекающее заболевание, основным проявлением которого является повышение артериального давления.
При гипертонической болезни характерно избирательное поражение некоторых органов и систем организма. Поскольку именно на них нацелены негативные влияния гипертонии, эти органы получили название «органов-мишеней». Такими «органами-мишенями» при гипертонии являются:
Головной мозг
Сосуды глазного дна
1.3 Классификация
Выделяют две основных классификации гипертонической болезни:
1) Классификация гипертонической болезни по уровню артериального давления:
Оптимальное артериальное давление: систолическое давление<120 , диастолическое давление<80;
Нормальное артериальное давление: систолическое давление 120-129, диастолическое давление 80-84;
Повышенное нормальное артериальное давление: систолическое давление 130-139, диастолическое давление 85-89;
Артериальная гипертензия - 1 степень повышения систолическое давление 140-159, диастолическое давление 90-99;
Артериальная гипертензия - 2 степень повышения систолическое давление 160-179, диастолическое давление 100-109;
Артериальная гипертензия - 3 степень повышения систолическое давление >180 (=180), диастолическое давление >110 (=110);
Изолированная систолическая артериальная гипертензия систолическое давление >140(=140), диастолическое давление <90;
2) Трехстадийная классификация гипертонической болезни
Первая стадия:
Нет признаков поражения «органов-мишеней»;
Вторая стадия:
Поражение органов-мишеней - как минимум один из следующих признаков:
Сердце: гипертрофия левого желудочка;
Глазное дно: сужение сосудов сетчатки;
Почки: протеинурия, гипоальбуминурия или повышение уровня креатинина;
Сосуды: атеросклеротические изменения в артериях.
Третья стадия: осложнения артериальной гипертензии:
Сердце: сердечная недостаточность, стенокардия, инфаркт миокарда;
Мозг: нарушения мозгового кровообращения;
Глазное дно: кровоизлияния и экссудаты в сетчатке, отек сосков зрительных нервов;
Почки: нарушения функции почек, повышение уровня креатинина выше 2 мг/дл (выше 175 мкмоль/л);
Сосуды: расслоение аорты, окклюзивные заболевания артерий (при этом к третьей стадии артериальной гипертензии относят только те осложнения, основной причиной которых является именно артериальная гипертензия, так как любые из них могут развиваться и у лиц с нормальным артериальным давлением).
Так же при постановке диагноза определяют риск сердечно-сосудистых осложнений.
Уровни риска:
Низкий риск -- вероятность сердечно-сосудистых осложнений (инфаркт миокарда, инсульт) и смерти в течение 10 лет менее 15 %.
Средний риск -- вероятность осложнений 15-20 %.
Высокий риск -- вероятность осложнений 20-30 %.
Очень высокий риск -- вероятность осложнений более 30 %.
При оценке индивидуального риска учитывают степень повышения артериального давления, факторы риска атеросклероза, поражение органов-мишеней и сопутствующие заболевания или осложнения артериальной гипертензии.
1.4 Факторы риска развития
Существует целый ряд условий, оказывающих влияние на возникновение и развитие гипертонии. Около шестидесяти процентов взрослых людей имеет те или иные факторы риска гипертонии, причем у половины из них присутствует более одного фактора, в результате чего суммарный риск заболевания значительно увеличивается.
Наследственность
Артериальная гипертония у родственников первой степени (отец, мать, бабушки, дедушки, родные братья или сестры) достоверно означает повышенную вероятность развития болезни. Риск возрастает еще больше, если повышенное артериальное давление имелось у двух и более родственников.
Мужчины в большей степени предрасположены к развитию артериальной гипертонии, особенно в возрасте 35-50 лет. Однако после наступления менопаузы риск значительно увеличивается и у женщин.
Возраст
Повышенное артериальное давление наиболее часто развивается у лиц старше 35 лет, причем, чем старше человек, тем, как правило, выше цифры его артериального давления.
Стресс и психическое перенапряжение
Гормон стресса адреналин заставляет сердце биться чаще, перекачивая больший объем крови в единицу времени, вследствие чего давление повышается.
Если стресс продолжается длительное время, то постоянная нагрузка изнашивает сосуды и повышение артериального давления становится хроническим.
Употребление алкоголя
Это одна из основных причин повышения артериального давления. Ежедневное употребление крепких спиртных напитков увеличивает давление на 5-6 мм. рт. ст. в год.
Атеросклероз
Избыток холестерина ведет к потере артериями эластичности, а атеросклеротические бляшки сужают просвет сосудов, что затрудняет работу сердца. Все это ведет к повышению артериального давления. Однако и гипертония, в свою очередь, подстегивает развитие атеросклероза, так что эти заболевания являются факторами риска друг для друга.
Курение
Компоненты табачного дыма, попадая в кровь, вызывают спазм сосудов. Не только никотин, но и другие вещества, содержащиеся в табаке, способствуют механическому повреждению стенок артерий, что предрасполагает к образованию в этом месте атеросклеротических бляшек.
Избыток пищевого натрия
Современный человек потребляет с пищей гораздо больше поваренной соли, чем это необходимо его организму. Избыток соли в организме часто ведет к спазму артерий, задержке жидкости в организме и, как следствие, к развитию артериальной гипертонии.
Гиподинамия
Люди, ведущие малоподвижный образ жизни, на 20-50% больше рискуют заболеть гипертонией, чем те, кто активно занимается спортом или физическим трудом. Нетренированное сердце хуже справляется с нагрузками, а обмен веществ происходит медленнее. Кроме того, физическая активность помогает справиться со стрессом, тогда как гиподинамия ослабляет нервную систему и организм в целом.
Ожирение
Люди с избыточной массой тела имеют более высокое, чем худые, артериальное давление. Это неудивительно, поскольку ожирение часто связано с другими перечисленными факторами -- обилием животных жиров в рационе (что вызывает атеросклероз), употреблением соленой пищи, а также малой физической активностью. Подсчитано, что каждый килограмм лишнего веса означают увеличение давления на 2 мм. рт. ст.
1.5 Клиническая картина
Симптомы гипертонической болезни можно условно разделить на субъективные (жалобы пациента) и объективные (выявленные при осмотре) (Таблица №1).
Таблица №1. Симптомы
|
Субъективные симптомы |
Объективные симптомы |
|
|
Головная боль Головокружение Шум в ушах Слабость Бессоница Боль в груди Снижение остроты зрения Мелькание мушек перед глазами Внезапное побледнение одного или нескольких пальцев |
Повышенное артериальное давление, систолическое давление>140, диастолическое давление>90 Пульс повышенного напряжения и наполнения Избыточное отложение жира Покраснение или побледнение кожи и слизистых Усиленный верхушечный толчок Гипертрофия левого желудочка на электрокардиографии Кровоизлияние в сетчатку глаза Небольшое увеличение эритроцитов и гемоглобина |
1.6 Осложнения
1. Гипертонический криз
Возникает при внезапном резком повышении артериального давления с обязательным присутствием тяжелых субъективных расстройств. Выделяют два типа кризов:
Адреналиновый (гиперкинетический) - связан с выбросом в кровь адреналина, характерно резкое нарастание артериального давления, продолжительность несколько часов, иногда минут. Более характерен для ранних стадий гипертонической болезни. Клинически проявляется обычно дрожью, сердцебиением, головной болью. Повышение артериального давления обычно невелико.
Норадреналиновый(гипокинетический) - встречается преимущественно в поздних стадиях гипертонической болезни, продолжается от нескольких часов до нескольких суток; артериальное давление нарастает более медленно, но достигает высоких значений. Характерна яркая клиника: вегетативные расстройства, нарушения зрения, сильнейшая головная боль. Иногда кризы этого типа называют гипертонической энцефалопатией.
2. Инфаркт миокарда
Инфаркт миокарда является следствием омертвения одного или нескольких очагов в сердечной мышце, в результате поступления к ней недостаточного количества питательных веществ и кислорода на протяжении длительного времени.
3. Инсульт
Инсульт - это острое нарушение мозгового кровообращения с повреждением ткани мозга и расстройством его функций. Восстановление нарушенных функций организма, таких как расстройства речи, двигательных функций, мочеиспускания, притупленная чувствительность, происходит медленно и может быть далеко не полным. Так же инсульт может стать причиной смерти.
1.7 Диагностика
Для определения гипертонической болезни у человека используют следующие методы диагностики:
1. Измерение артериального давления
Измерение артериального давления проводится с помощью специального аппарата -- тонометра.
2. Медицинский анамнез
Диагностика гипертонии заключается так же и в опросе больного врачом. Врач выясняет у больного, какими заболеваниями он ранее страдал, или страдает в настоящее время. Проводится оценка факторов риска (курение, повышенный уровень холестерина, сахарный диабет), а также наследственный анамнез, то есть, страдали ли гипертонией родители, дедушки-бабушки больного и другие близкие родственники.
3. Физикальное обследование
Физикальное обследование больного включает в себя прежде всего исследование сердца с помощью фонендоскопа. Этот метод позволяет выявить наличие шумов в сердце, изменения характерных тонов (усиление или, наоборот, ослабление), а также появление нехарактерных звуков. Эти данные, прежде всего, говорят об изменениях, происходящих в ткани сердца ввиду повышенного артериального давления, а также о наличии пороков.
4. Электрокардиограмма
Электрокардиограмма -- это метод, позволяющий регистрировать на специальной ленте изменение электрических потенциалов сердца во времени.
Это незаменимый метод диагностики, прежде всего, различных нарушений ритма сердца. Кроме того, электрокардиограмма позволяет определить гипертрофию стенки левого желудочка, что характерно для артериальной гипертонии.
5. Эхокардиография
Эхокардиография (ультразвуковое исследование сердца), которое позволяет определить наличие дефектов в строении сердца, изменения толщины его стенок и состояние клапанов.
6. Артериография
Артериография-- это рентгенологический метод исследования состояния стенок артерий и их просвета.
7. Допплерография
Допплерография -- это ультразвуковой метод диагностики состояния кровотока в сосудах, как в артериях, так и в венах.
8. Биохимический анализ крови
Биохимический анализ крови также применяется в диагностике гипертонии. Прежде всего выясняется уровень холестерина и липопротеинов высокой, низкой и очень низкой плотности, так как они являются показателем склонности к атеросклерозу. Кроме того, определяется уровень сахара крови.
9. Ультразвуковое исследование щитовидной железы
Ультразвуковое исследование щитовидной железы и анализ крови на гормоны щитовидной железы. Эти методы исследования помогают выявить роль щитовидной железы в возникновении повышения артериального давления.
1.8 Лечение
Гипертоническую болезнь невозможно вылечить, однако, можно контролировать уровень артериального давления-- т.е. не допускать обострений и осложнений, сохранять нормальное самочувствие и работоспособность долгие годы.
Именно такие цели -- контроль над давлением, длительная ремиссия и оптимизация уровня жизни, предупреждение осложнений -- стоят перед пациентом, вступающими на путь борьбы с этим недугом.
В настоящее время для терапии гипертонической болезни в России рекомендованы семь групп антигипертензивных препаратов (Таблица №2).
Таблица №2. Гипотензивные препараты
|
Группа препаратов |
Действие |
||
|
Диуретики |
1)Индапамид 2)Фуросемид |
||
|
Ингибиторы АПФ |
1)Каптоприл |
Уменьшают образовани ангиотензина I ангиотензина II, что приводит к понижению артериального давления |
|
|
Блокаторы рецепторов ангиотензина II |
1)Лозартан 2)Валсартан |
Блокируют действие гормона ангиотензина II, в норме вырабатываемого почками, благодаря чему расслабляют кровеносные сосуды и снижают артериальное давление |
|
|
Бета-адреноблокаторы |
1)Пропранолол 2)Атенолол |
Снижают артериальное давление за счет уменьшения частоты сердечных сокращений и сердечного выброса |
|
|
Блокаторы кальциевых каналов |
1)Верапамил 2)Риодипин |
Угнетают негативные процессы, инициированные ионами кальция |
|
|
Альфа-адреноблокаторы |
1)Празозин 2)Доксазозин |
Снижают тонус гладких мышц сосудов |
|
|
Гипотензивные препараты центрального действия |
1)Рилменидин 2)Тензотран |
Ослабляют эмоциональные реакции (раздражительность, волнение, страх), которые играют важную роль в развитии ГБ |
Существует 4 ступени лечения гипертонической болезни:
1 ступень
Немедикаментозное лечение
Примерно половина больных гипертонией может поддерживать нормальное давление, не прибегая к лекарствам. Для этого необходимо отказаться от некоторых вредных привычек.
Немедикаментозная терапия гипертонической болезни включает низкосолевую и низкожировую диету, нормированные физические нагрузки, отказ от табака и алкоголя, аутотренинг и рефлексотерапию, а также акупунктуру, фитотерапию, электросон и даже лечение классической и релаксационной музыкой.
Если в анамнезе пациента присутствуют отягощающие факторы (гипертонические кризы, резкие колебания давления, гипертрофия левого желудочка сердца, атеросклероз коронарных артерий, заболевание родителей тяжелой и злокачественной гипертонией или случаи смерти от сердечно-сосудистых заболеваний в семье), то сразу же после уточнения диагноза назначают лекарственную терапию.
2 ступень
Немедикаментозное лечение + один лекарственный препарат
Если в течение 3-4 месяцев 1 ступени лечения не наблюдается стойких положительных результатов, а тем более при переходе болезни в более тяжелую стадию, следует начинать лекарственную терапию.
Как правило, лечение назначают одним препаратом, начиная с минимальных рекомендованных доз. Большое значение имеет правильный выбор препарата, с которого начинают терапию. Особенно важно при этом учитывать возможные противопоказания к применению тех или иных лекарств у конкретного больного, а также возможность лекарственной коррекции сопутствующих факторов риска.
Наиболее часто врачи прописывают препараты удовлетворяющие при длительном приеме следующие требования:
Не нарушают углеводный и жировой обмен;
Не задерживают в организме жидкость;
Не провоцируют резкие скачки давления после отмены;
Не отражаются на содержании электролитов в крови и в тканях;
Не угнетают деятельность центральной нервной системы.
Главное правило медикаментозного лечения -- непрерывность. Никогда нельзя резко прекращать прием препарата, т. к. у некоторых больных даже временные перерывы в терапии чреваты осложнениями.
Для повышения эффективности лекарственной терапии следует помнить, что:
Быстрое действие препарата обеспечивается его приемом за 1 ч до еды или через 2 ч после еды, так как всасывание препарата происходит в основном в кишечнике;
Если препарат принимают во время еды, пища должна быть теплой (> 37°С), так как в этом случае ускоряется процесс ее эвакуации из желудка;
Потребление пищи с высоким содержанием белков снижает терапевтическую эффективность препаратов;
Целесообразно запивать препараты кипяченой водой в количестве 50-100 мл.
Лечебный эффект считается достигнутым при стойком снижении артериального давления до нормального или пограничного уровня, а в случае выраженной гипертонии -- на 10-15% от исходных показателей. Кроме того, положительный эффект от лекарственной терапии должен заключаться в снижении сердечного выброса, уменьшении суточных колебаний АД и сердечных сокращений, обратном развитии гипертрофии левого желудочка сердца.
3 ступень
Комбинация препаратов + коррекция образа жизни
Если давление все же не нормализуется, врач назначает препарат из другой группы либо начинает лечение комбинацией из двух препаратов разных групп. Как правило, применяются следующие комбинации препаратов:
Бета-адреноблокатор и диуретик;
Бета-адреноблокатор и антагонист кальция;
Бета-адреноблокатор и ингибитор АПФ;
Ингибитор АПФ и диуретик;
Ингибитор АПФ и антагонист кальция.
При недостаточном эффекте от применения этих комбинаций добавляют третий препарат.
4 ступень
Как правило данное лечение применяют
на III стадии гипертонической болезни, когда появляются осложнения и «органы мишени» сильно поражены.
Обычно используют комбинации трех или четырех гипотензивных препаратов:
Бета-адреноблокатор + диуретик + ингибитор АПФ;
Бета-адреноблокатор + диуретик+антагонист кальция + альфа-адреноблокатор;
Ингибитор АПФ + диуретик + антагонист кальция + альфа-адреноблокатор
Даже при полной нормализации артериального давления необходимо тщательное врачебное наблюдение, регулярный прием назначенных гипотензивных средств, обязательно ежедневное измерение давления.
Первая помощь при резком ухудшении самочувствия при гипертонической болезни
При резком ухудшении самочувствия гипертоника прежде всего необходимо вызвать врача.
До прихода врача, следует:
Измерить артериальное давление;
Принять положение полусидя в постели или в удобном кресле;
Согреть стопы и голени с помощью грелки, ножной горячей ванны, горчичников на голени;
Внутрь принять корвалол (или валокордин) -- 30-35 капель, а также внеочередную дозу того препарата, который систематически принимает больной;
Появление загрудинной боли требует немедленного приема нитроглицерина под язык (при нормальном уровне артериального давления);
Необходимо воздержаться от еды;
При интенсивной головной боли можно принять таблетку мочегонного препарата, если он уже применялся для лечения.
1.9 Первичная профилактика
Первичная профилактика гипертонической болезни включает в себя воздействие на факторы риска, которые способствуют развитию гипертонической болезни:
Нормализацию функции центральной нервной системы (предотвращение стрессов).
Чёткий распорядок дня (постоянное время подъёма и отхода ко сну).
Упражнения на свежем воздухе и лечебная физкультура (длительные прогулки на свежем воздухе, езда на велосипеде). Двигательная активность не должна снижаться и во время отпуска.
Умеренные ежедневные нагрузки в зале и дома.
Нормализацию сна (сон длительностью не менее 8 часов в сутки).
Рациональное питание. Тщательно считайте потреблённые с пищей килокалории, не допускайте излишнего потребления жиров. Жиров можно употреблять в сутки не более 50 - 60 граммов, причём 2/3 из них должны составлять жиры растительного происхождения: кукурузное, подсолнечное масло. Ограничить надо продукты, содержащие большое количество животных жиров - цельного молока, сливочного масла, сметаны. В пище должно быть достаточное количество белков: нежирные сорта рыбы, птицы (не куриные окорока!), снятое молоко, творог, кефир и др. Необходимо ограничить приём легкоусвояемых углеводов: сахар, мёд, изделия из сдобного и дрожжевого теста, шоколад, манную, рисовую крупы.
Снижение веса (при ожирении). Без снижения веса, говорить о профилактике гипертонии не приходится. Нельзя пытаться резко похудеть, снижать массу тела можно на 5 - 10 % в месяц.
Отказ от курения.
Снижение употребления поваренной соли (употреблять не более 6 граммов в день).
Потребление продуктов питания с большим содержанием солей калия, кальция и магния (нежирный творог, петрушка, желтки куриных яиц, фасоль, чернослив, свекла, запечённый картофель, курага, изюм без косточек.)
Ограничение потребления спиртных напитков
1.10 Вторичная профилактика
Вторичная профилактика гипертонической болезни показана пациентам, у которых гипертоническая болезнь установлена, как диагноз.
Она направлена на:
Снижение показателей артериального давления;
Предупреждение гипертонических кризов;
Профилактику вторичных изменений в органах и развитие осложнений.
В комплекс таких мероприятий включают:
Немедикаментозное лечение (более жесткие мероприятия, соответствующие первичной профилактике);
Медикаментозную терапию.
Для немедикаментозного лечения помимо соблюдения рекомендаций по первичной профилактике гипертонии, а также в комплекс мероприятий рекомендуется включать:
Физиотерапевтические процедуры: электросон, электрофорез с лекарственными препаратами (эуфиллином, никотиновой кислотой, но-шпой), гальванизация воротниковой зоны, бальнеотерапия (углекислыми, йодобромными и радоновыми ваннами), гелиотерапия, спелеотерапия, гидрокинезотерапия, массаж, иглорефлексотерапия, лазеропунктура;
Лечебную физкультуру;
Психотерапевтические тренинги и аутотренинги;
Санаторно-курортное лечение в местных кардиологических санаториях и на климатических курортах.
Лекарственная терапия - назначенные доктором препараты, которые целенаправленно действуют на высокий уровень давления, снижая его.
Глава 2. Изучение информированности пациентов о методах вторичной профилактики гипертонической болезни
2.1 База практики
Городская поликлиника № 62 функционирует с февраля 1972 г.
В целях дальнейшего совершенствования организации и качества оказания специализированной медицинской помощи населению города Москвы и на основании приказа департамента здравоохранения города Москвы от 05.05.2012 года № 392 к городской поликлинике № 62 присоединены городские поликлиники: № 39, № 71, № 113, № 156, № 157, в статусе филиалов, образуя "Амбулаторно-поликлинический центр № 62".
Филиал № 1 - Поликлиника № 71
Филиал № 2 - Поликлиника № 157
Филиал № 3 - Поликлиника № 113
Филиал № 4 - Поликлиника № 39
Филиал № 5 - Поликлиника № 156
2.2 Сестринская деятельность при гипертонической болезни
Сестринская деятельность играет важную роль при лечении и профилактики гипертонической болезни.
Сестринская деятельность в поликлинике (Таблица №3)
Цель сестринской деятельности в поликлинике в основном профилактическая, медицинская сестра проводит беседы с пациентом, а также обучает пациента, как контролировать состояние и избежать осложнений гипертонической болезни.
Таблица №3. Сестринская деятельность в поликлинике.
|
Сестринские вмешательства: |
Обоснования: |
|
|
Убедить пациента в необходимости регулярного применения гипотензивных препаратов. |
При не систематическом приеме препаратов повышается риск развития осложнений гипертонической болезни. |
|
|
Из-за постоянной нехватки сна повышается артериальное давления. |
||
|
Убедить пациента о необходимости щадящего режима дня. |
Стресс и эмоциональное напряжение увеличивают выработку адреналина, что также является предрасполагающим фактором к повышению артериального давления. |
|
|
Посоветовать пациенту умеренную физическую активность. |
Физическая активность способствует снижению массы тела, улучшению обмена липидов, улучшает кровообращение и обмен веществ. Уровень физических нагрузок следует обговаривать с врачом. |
|
|
Провести беседу с пациентом о необходимости соблюдения бессолевой диеты. |
Соль спазмирует сосуды и задерживает жидкость в организме, что приводит к повышению артерильного давления. |
|
|
Посоветовать пациенту ограничить потребление жиров. |
Уменьшение потребления жиров способствует снижению калорийности пищи и уменьшению веса, а также является профилактикой атеросклероза. |
|
|
Убедить пациента отказаться от вредных привычек. |
Курение повышает АД из-за сужения сосудов, а также под воздействием никотина происходит выброс адреналина в кровь. |
|
|
В каждом килограмме жировой ткани имеется множество кровеносных сосудов, что увеличивает нагрузку на сердце и способствует повышению артериального давления. |
||
|
Обучить пациента измерению артериального давления. Порекомендовать завести дневник артериального давления и обучить его везти.н |
Для самоконтроля пациентом артериального давления, предотвращение осложнений. |
|
|
Убедить пациента о необходимости ежегодной диспансеризации. |
Для контроля за состоянием пациента. |
2.3 Анализ результатов исследования
Цель работы: Изучить роль медицинской сестры в повышение уровня информированности пациентов о методах вторичной профилактики гипертонической болезни.
В городской поликлиники №62 за две недели врача-терапевта посетили 300 человек. Из них 20 человек пришли для постановки на диспансерный учет по гипертонической болезни. Было проведено анкетирование этих пациентов (Приложение №3), а также была выдана разработанная памятка по прохождению диспансеризации (Приложение №2).
В результате анкетирования были получены следующие результаты:
Диаграмма №1.
Диаграмма №2.
Диаграмма №3.
Диаграмма №4.
Диаграмма №5.
Диаграмма №6.
Диаграмма №7.
Диаграмма №8.
Диаграмма №9.
Диаграмма №10.
Диаграмма №11.
Диаграмма №12.
Диаграмма №13
По результатам анкетирования было выявлено, что уровень информированности пациентов о методах вторичной профилактики гипертонической болезни низкий.
Для повышения уровня знаний была разработаны памятка по методам вторичной профилактике гипертонической болезни (Приложение 1).
В следующий раз пациенты прошедшие анкетирование пришли на прием к врачу для интерпретации результатов анализов и получения направления к специалистам, где получили разработанную памятку.
Когда диспансеризация была пройдена, пациентам снова была роздана анкета (Приложение 4), для выявления эффективности памятки.
После чего был проведен сравнительный анализ двух анкетирований и выявлено: гипертоническая болезнь сестринский профилактика
1) уровень осведомленности пациентов после ознакомления с памяткой повысился
Диаграмма №14.
2) пациенты удовлетворены полученной памяткой
Диаграмма №15.
Диаграмма №16.
Заключение
1.Изучив научные литературные источники, было выявлено, что гипертоническая болезнь самое распространённое заболевание сердечно-сосудистой системы. Одним из основных аспектов ведения таких пациентов является вторичная профилактика, а в ее проведении немаловажную роль играет медицинская сестра.
2. Были разработаны анкеты и памятка по вторичной профилактики гипертонической болезни
3. При проведении сравнительного анализа было выявлено, что после ознакомления пациентов с памяткой уровень знаний пациентов повысился, а, следовательно, цель работы достигнута.
Список использованных источников
1. Андреева Г.Ф. Изучение качества жизни у больных гипертонической болезнью/ Г.Ф. Андреева, Р.Г. Оганов // Терапевтический архив. -- 2002. -№1. С.8-16.
2. Бакшеев В.И. Гипертоническая болезнь и ишемическая болезнь сердца. - М.: 2015.
3. Биверс Д. Г., Лип Г., О"Брайен Э. Артериальная гипертония - М.: Бином, 2011.
4. Бобрович П. В. Лечимся дома. Гипертония; Попурри - Москва, 2010
5. Болотовский Г. В., Мутафьян О. А. Гипертоническая болезнь. - М.: Омега, 2009.
6. Вебер В.Р. Клиническая фармакология. Учебное пособие. - М.: 2011.
7. Гороховский Б.И., Кадач Е.Г. Важнейшие органы - мишени гипертонической болезни. - М.: 2010.
8. Копылова О.С. Гипертония. Современная энциклопедия. - М.: 2016.
9. Косов В. А., Костюк А. Л., Простак Р. П. Фитотерапия гипертонической болезни // Медицинская помощь. - 2001. - №6. - С. 3-5.
10. Литовский И. А., Гордиенко А. В. Атеросклероз и гипертоническая болезнь. Вопросы патогенеза, диагностики и лечения. - М.: СпецЛит, 2013.
11. Маколкин В.И., Овчаренко с.И., Семенков Н.Н. Сестринское дело в терапии. - М.: АНМИ, 2002.
12. Смирнова М. А. Лечебное питание. Гипертония; - М.: Рипол Классик, 2013.
13. Суволокин Д. А. Гипертония не приговор. Жизнь продолжается! - М.: Феникс, 2008.
14. Терещенко С.Н., Плавунова Н.Ф. Гипертонические кризы. - М.: 2013.
15. Хирманов В.Н. Гипертонические кризы // Медицинская газета. - 2014. - №20. - С. 8-10.
16. Цфасман А. З. Профессия и гипертония. - М.: Эксмо, 2012.
17. Шабардина С.В., Зимина М.И. Школа артериальной гипертонии: Роль медицинской сестры // Сестринское дело. - 2006.- №6. - С. 15-16.
18. Шахтер М. Артериальная гипертония. - М.: Практика, 2009.
19. Широков Е.А. Профилактика инсульта: актуальные проблемы и новые тенденции // Русский медицинский журнал. - 2013. - №10. - С. 12-14.
20. Ярцева Т.Н., Плешкан Р.Н., Собчук Е.К. Сестринское дело в терапии с курсом первичной медицинской помощи. ЧАСТЬ 1 - М.: АНМИ, 2005.
Приложение №1
Что такое вторичная профилактика?
Это комплекс мероприятий направленных на предотвращение возникновения осложнений. Вторичная профилактика проводится у пациентов, у которых гипертоническая болезнь установлена как диагноз.
Что включает в себя вторичная профилактика?
Контроль уровня артериального давления
Прием препаратов, согласно назначению врача
Соблюдение диеты
Отказ от вредных привычек
Прохождение диспансеризации
Чем опасна гипертоническая болезнь?
Повышение артериального давления является главной причиной «изнашивания» кровеносных сосудов. Поэтому именно гипертония многократно повышает риск развития инфаркта, инсульта, сердечной недостаточности, нарушает работу почек и может приводить к слепоте.
Как правильно измерять артериальное давление?
Измеряйте давление не ранее чем через 30 минут после физической нагрузки
При необходимости опорожните мочевой пузырь и кишечник
В течение часа перед измерением артериального давлении не принимайте пищу, не пейте кофе и чай, не курите
Измеряйте давление не менее чем через час после применения глазных капель и капель от насморка, они могут влиять на показатели
Сядьте на стул с опорой на спинку, ноги держите прямо, не скрещивайте и не вытягивайте их перед собой
Три, пять минут перед измерение давления посидите максимально расслаблено
Расположите руку на столе так, чтобы манжета тонометра находилась на уровне сердца. Нижний край манжеты должен оказаться на 2,5 см выше локтевого сгиба
Заведите дневник, где будете ежедневно записывать показатели артериального давления утром и вечером.
Почему важно и как отказаться от вредных привычек?
Компоненты табачного дыма, попадая в кровь, вызывают спазм сосудов, что приводит к повышению артериального давления, так же под воздействием табака повышается выработка адреналина, что так же влияет на работу сердца, заставляя его биться сильнее, что впоследствии ведет к повышению артериального давления.
1. Надо найти единомышленника. В такой момент необходимо сильное плечо, которое может поддержать.
2. О победе над своими привычками надо говорить везде и всем, ведь так приятно, когда окружающие хвалят вас и подбадривают своими позитивными словами.
3. Постарайтесь избавиться от всего, что напоминает о вредном прошлом. Отвлекитесь, займитесь спортом, сходите в театр или музей. Вам нужны новые впечатления!
4. Обратитесь в центр помощи людям, страдающим пагубной зависимостью, если не можете справиться сами.
Как правильно принимать лекарственные препараты?
1. Принимать лекарственные средства нужно в одно и тоже время каждый день, не пропуская прием, даже если давление в норме.
2. Принимать лекарство лучше всего за час до еды или через два после нее, так обеспечивается наиболее быстрое действие. Это связано с тем, что всасывание происходит в кишечнике.
3. Препараты следует запивать кипяченой водой (около 100мл).
Как соблюдать диету?
1. Старайтесь не употреблять соль совсем, а заменять ее специями из трав.
2. Ограничьтесь в потребление животных жиров, замените их растительными.
3. Исключите из рациона тонизирующие напитки.
4. Обогатите рацион продуктами богатыми калием и магнием.
Как пройти диспансеризацию?
Обратитесь в поликлинику по месту прикрепления, диспансеризацию необходимо проходить 2-4 раза в год, в зависимости от степени гипертонической болезни.
Приложение №2
Как пройти диспансеризацию?
1. Обратитесь в поликлинику по месту прикрепления.
2. Запишитесь к своему терапевту.
3. Врач-терапевт даст направление и запишет на удобную для вас дату на:
Общеклинический анализ крови (2-4 раза в год)
Общеклинический анализ мочи (2-4 раза в год)
Пробу Зимницкого (2-4 раза в год)
Биохимический анализ крови (1 раз в год)
ЭКГ (1 раз в год)
ЭхоКГ (1 раз в год)
Консультацию офтальмолога (1 раз в год)
Консультацию кардиолога (1 раз в год)
Консультацию невропатолога (1 раз в год)
4. После пройденного обследования запишитесь и еще раз посетите врача-терапевта. По показаниям он может дать вам направление на:
Консультацию эндокринолога
Консультацию уролога
Как подготовиться к общеклиническому анализу мочи?
1. Купите в аптеке контейнер для сбора мочи
2. С утра вымыть область уретры
3. Начать мочеиспускание в унитаз, продолжить в контейнер (собрать не менее 100-150мл мочи)
Как проводится проба Зимницкого?
1. Вам предоставят 8-10 банок с подписанным временем.
2. После опорожнения мочевого пузыря с утра, вам необходимо будет собирать мочу каждые три часа в соответствующую банку, включая утро следующего дня.
Анализ крови
С утра перед анализом нельзя курить, кушать. Вечером накануне легкий ужин. Если вы принимаете какие либо лекарства сообщите об этом доктору заранее!
Приложение №3
АНКЕТА
1.Ваш пол? женский мужской
2.Ваш возраст? 18-35 36-50 51-70 больше 70
3.Ваш вес и рост?____________________________________________
4.Знаете ли вы как правильно измерять артериальное давление?
5.Есть ли у вас вредные привычки? ДА НЕТ
6.Страдают ли ваши ближайшие родственники (отец, мать, бабушки, дедушки, родные братья или сестра) от гипертонической болезни?
7.Подвержены ли вы стрессу? ДА НЕТ
8.Знаете ли вы свой уровень холестерина? ДА НЕТ
9.Занимаетесь ли вы спортом, делаете зарядку? ДА НЕТ
10.Знаете ли вы о необходимости соблюдать бессолевую диету?
11. Знаете ли вы о вторичной профилактике гипертонической болезни?
12.Знаете ли вы как правильно принимать гипотензивные препараты?
13.Хотели бы вы, что бы вам дали памятку, где написано, куда обратиться и как подготовиться к обследованию при прохождении диспансеризации и о методах вторичной профилактике гипертонической болезни?
Приложение №4
АНКЕТА
1. Знаете ли вы как правильно измерять артериальное давление?
2. Знаете ли вы о необходимости соблюдать бессолевую диету?
3. Знаете ли вы о вторичной профилактике гипертонической болезни?
4. Знаете ли вы как правильно принимать гипотензивные препараты?
5. Оказались ли для вас полезными сведения в памятке по вторичной профилактике гипертонической болезни?
6. Будите ли вы пользоваться памяткой в дальнейшем?
Размещено на Allbest.ru
...Подобные документы
Понятие и причины развития гипертонической болезни. Классификация и клиническая картина проявления гипертонической болезни. Факторы риска у пациентов. Диагностика больных с гипертонической болезнью. Анализ и оценка результатов исследования больных.
курсовая работа , добавлен 22.04.2016
Клинические признаки гипертонической болезни, ее классификация по ряду признаков. Факторы риска заболевания. Причины возникновения гипертонических кризов. Лечение гипертонии, профилактика осложнений. Сестринская деятельность при гипертонической болезни.
курсовая работа , добавлен 02.06.2015
Психологические аспекты, понятие, факторы и причины развития, классификация и клиническая картина проявления гипертонической болезни. Особенности больных, реакция личности на болезнь. Основные принципы психокоррекции личности при гипертонической болезни.
дипломная работа , добавлен 12.08.2010
Этиология и способствующие факторы возникновения гипертонической болезни, ее клиническая картина и особенность диагностики. Принципы лечения и профилактики заболевания, сущность патологии и осложнений. Характеристика этапов сестринского процесса.
курсовая работа , добавлен 21.11.2012
Первичная профилактика гипертонической болезни, модифицируемые факторы риска. Поражение органов-мишеней и осложнения гипертонии. Организация профилактических мероприятий при гипертонической болезни в школе здоровья, учебный план и разработка занятий.
курсовая работа , добавлен 07.06.2016
Характеристика и классификация гипертонической болезни. Провоцирующие и способствующие факторы заболевания. Процесс его развития по Г.Ф. Лангу, симптомы, клинические формы и осложнения. Меры профилактики. План сестринского процесса при гипертонии.
курсовая работа , добавлен 01.12.2014
Этиология и патогенез, клиническая картина гипертонической болезни, классификация стадий ее протекания, клинико-морфологические формы. Признаки и характеристика гипертонических кризов. Диагностика гипертонической болезни. Лечение артериальной гипертензии.
реферат , добавлен 14.11.2010
Общая клиническая характеристика гипертонической болезни I cтадии. Особенности лечения больных гипертонической болезнью, применение лечебной физической культуры на стационарном этапе. Задачи, средства, формы и методика занятий лечебной гимнастикой.
курсовая работа , добавлен 25.05.2012
Этиология и патогенез гипертонической болезни, клиническая картина артериальной гипертонии. Основные принципы лечения больных: диета, нетрадиционные методы, физические упражнения. Физическая реабилитация пациентов на стационарном и поликлиническом этапе.
курсовая работа , добавлен 05.03.2012
Лечение и профилактика гипертонической болезни. Первичная и вторичная артериальная гипертензия. Этиология гипертонической болезни, провоцирующие и способствующие факторы ее развития. Информация, позволяющая медсестре заподозрить неотложное состояние.
Государственное бюджетное образовательное учреждение среднего профессионального образования Московской области
«Сергиево – Посадское медицинское училище (техникум)»
Учебно – исследовательская работа по теме:
Выполнила: студентка 4 курса
Зубарева А.И.
Научный руководитель:
преподаватель
Константинова Н.В.
Сергиев Посад
Введение……………………………………………………………………………..3
Глава 1. Особенности профилактической работы среди пациентов, страдающих артериальной гипертензией
1.1 Классификация артериальной гипертензии…………………………………..5
1.2 Профилактические аспекты работы медперсонала школы артериальной гипертензии…............................................................................................................8
1.3 Структурированная программа по обучению больных в школе артериальной гипертензии………………………………………………………………………...11
Глава 2. Изучение динамики результатов работы школы артериальной гипертензии…………………………………………………………………………13
Заключение…………………………………………………………………………16
Список литературы…………………………………………………………………17
Приложение №1
Приложение №2
Введение
Артериальная гипертензия (гипертония) - стойкое повышение артериального давления от 140/90 мм рт. ст. и выше. Это заболевание, основным проявлением которого является повышенное артериальное давление. Проблема артериальной гипертонии достаточно серьезна.
Во-первых, это заболевание характеризуется высокой распространенностью. Артериальной гипертензией страдает 20–30 % взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин. По оценке специалистов различных стран, каждый третий житель земного шара страдает артериальной гипертензией, в Российской Федерации – более 40% населения, из них 50% больных не знают о наличии у них этого заболевания.
Во-вторых, артериальная гипертония нередко протекает бессимптомно, особенно на ранних стадиях. Не случайно ее называют «безмолвным убийцей». Опыт показывает, что даже при очень высоком артериальном давлении самочувствие больного может оставаться хорошим. Такое субъективно спокойное течение артериальной гипертонии приводит к тому, что человек просто не знает о наличии у него серьезной патологии.
Так как артериальная гипертензия является основным фактором риска развития коронарной болезни сердца, цереброваскулярной болезни, хронической почечной недостаточности и хронической сердечной недостаточности, очень важно способствовать более тщательной заботе о собственном здоровье со стороны самих пациентов. В этой связи понятно, насколько актуально раннее выявление всех лиц с артериальной гипертензией.
Проблеме борьбы с артериальной гипертензией уделяется должное внимание министерствами и департаментами здравоохранения всех стран. Во многих странах мира, включая Россию, разработаны соответствующие программы, предусматривающие раннее выявление, лечение и профилактику заболевания.
В данном случае, немаловажную роль играют школы артериальной гипертензии.
Цель учебно-исследовательской работы – изучить профилактические аспекты деятельности медперсонала школы артериальной гипертензии.
1) изучить специальную медицинскую литературу по артериальной гипертензии и методам профилактики ее осложнений;
2) ознакомиться с особенностями деятельности медперсонала школы артериальной гипертензии;
3) провести анкетирование среди пациентов, посещающих школу;
4) проанализировать динамику и эффективность реализации программы ведения занятий в школе артериальной гипертензии .
Для решения указанных задач и получения статистических материалов с целью их последующего анализа нами было проведено исследование на базе кардиологического кабинета поликлиники ГБУЗ МО «Сергиево-Посадская Районная Больница».
Глава 1. Особенности профилактической работы сред пациентов, страдающих артериальной гипертензией
1.1 Классификация артериальной гипертензии
Артериальная гипертония (АГ)- это хроническое заболевание, сопровождающееся стойким повышением артериального давления выше допустимых пределов (систолическое давление выше 139 мм рт.ст. или (и) диастолическое давление выше 89 мм рт.ст.).
Единой систематизации не существует, но чаще всего врачи используют классификацию, которая была рекомендована ВОЗ и Международным обществом по гипертензии (МОАГ) в 1999 году. По определению ВОЗ гипертоническая болезнь классифицируется, в первую очередь, по степени повышения АД, среди которых :
Первая степень – мягкая (пограничная гипертензия) – характеризуется давлением от 140/90 до 159/99 мм рт. столба.
При второй степени гипертонии – умеренной – АГ находится в пределах от 160/100 до 179/109 мм рт. столба.
При третьей степени – тяжелой – давление составляет 180/110 мм рт. столба и выше.
Можно встретить классификаторы, в которых выделяют 4 степени гипертонической болезни. В этом случае третья форма характеризуется давлением от 180/110 до 209/119 мм рт. столба, а четвертая – очень тяжелая – от 210/110 мм рт. столба и выше. Степень (мягкая, умеренная, тяжелая) указывает исключительно на уровень давления, но не на тяжесть течения и состояния больного.
Кроме этого, медики различают три стадии гипертонии, которые характеризуют степень поражения органов. Классификация по стадиям:
I стадия . Повышение давления незначительное и непостоянное, работа сердечно-сосудистой системы не нарушена. Жалобы у больных, как правило, отсутствуют.
II стадия . Артериальное давление повышенное. Наблюдается увеличение левого желудочка. Обычно других изменений нет, но может отмечаться локальное или генерализованное сужение сосудов сетчатки глаз.
III стадия
. Присутствуют признаки повреждения органов:
сердечная недостаточность, инфаркт миокарда, стенокардия;
хроническая почечная недостаточность;
инсульт, гипертоническая энцефалопатия, преходящие нарушения кровообращения мозга;
со стороны глазного дна: кровоизлияния, экссудаты, отек зрительного нерва;
поражения периферических артерий, аневризма аорты.
систолическая – повышено только верхнее давление, нижнее – менее 90 мм рт. столба;
диастолическая – повышено нижнее давление, верхнее – от 140 мм рт. столба и ниже;
систолодиастолическая;
лабильная – давление повышается на короткое время и нормализуется само, без препаратов.
Гипертонические кризы
Это наиболее тяжелое проявление артериальной гипертонии, при котором давление повышается до критических показателей. В результате нарушается мозговое кровообращение, поднимается внутричерепное давление, возникает гиперемия мозга. Больной испытывает сильные головные боли и головокружение, сопровождающиеся тошнотой или рвотой.
Гипертонические кризы в свою очередь делятся по механизму повышения давления. При гиперкинетической форме поднимается систолическое давление, при гипокинетической – диастолическое, при эукинетическом кризе растет и верхнее, и нижнее.
Рефрактерная гипертония
В данном случае речь идет об артериальной гипертензии, которая не поддается лечению медикаментами, то есть давление не снижается даже при использовании трех и более препаратов. Эту форму гипертонии легко спутать с теми случаями, когда лечение неэффективно по причине неверно поставленного диагноза и неправильного выбора лекарственных средств, а также по причине несоблюдения больным назначений врача.
Гипертония белого халата
Основной метод обучения включает в себя лекционный курс, практические занятия по обучению навыкам самоконтроля с последующим ведением дневника. Формирование учебных групп, составление графика учебных занятий, ведение картотеки пациентов и оповещение пациентов по телефону, а также контроль посещаемости занятий пациентами осуществляет медсестра школы артериальной гипертензии. Врач и медицинская сестра при проведении практических занятий могут использовать имеющиеся в их распоряжении наглядные материалы. Больным на руки выдаются методические пособия "Рекомендации для больных АГ", памятки для пациентов. Особое внимание уделяется умению пациента анализировать полученные данные и прогнозировать предкризовые состояния для своевременного оказания себе самостоятельной помощи.
На практических занятиях больные, а также лица с наличием у них факторов риска возникновения артериальной гипертензии знакомятся с правилами поведения для изменения образа жизни, узнают о возможности воздействия на управляемые факторы риска, учатся контролировать свое артериальное давление, учитывать его реакцию на проводимую терапию.
Большой интерес у слушателей школы вызывает занятие, посвященное немедикаментозным методам лечения АГ. Рекомендации по организации режима труда и отдыха, диеты, лечебной физкультуры и других воздействий подбираются индивидуально для каждого участника школы. Медперсонал школы обращает особое внимание пациентов на необходимость отказа от табакокурения и употребления алкоголя, увеличение физической активности больных, а также борьбе с избыточной массой тела у лиц с ожирением.
Обосновываются принципы комбинированной медикаментозной терапии. Чаще гипотензивное лечение заключается в комплексном подборе препаратов с разными механизмами снижения артериального давления.
Организация профилактического измерения АД у лиц с факторами риска, мониторинг АД при наличии АГ влияют на степень приверженности пациента к лечению. После занятий в школе наблюдается увеличение числа пациентов с артериальной гипертензией, регулярно принимающих гипотензивные препараты. На степень приверженности пациента к лечению влияют следующие факторы: пол, возраст, уровень образования, личностные особенности пациента. Определенное значение имеют эффективность лечения (достижение целевого уровня АД), сложность режима терапии (количество таблеток в день, частота приема, фиксированное время приема), побочное действие, стоимость препаратов. Кроме того, немаловажную роль играют также характер заболевания, "врачебный" фактор (компетентность и "добросовестность" врача и медицинской сестры кабинета профилактики), информированность больного, качество жизни пациента.
Пациенты, прошедшие такие школы, обретают реальные шансы значительно расширить ареал имеющихся жизненных интересов и реализовать свои способности в сфере общественно-полезного труда.
Несомненно, широкое внедрение разработанных программ и наглядных пособий в медицинскую практику будет полезным как для пациентов, так и для врачей в их повседневной работе .
1.3 Структурированная программа по обучению пациентов в школе артериальной гипертензии
За год в школе артериальной гипертензии обучение проходят примерно 150-180 человек, из них 70% - пенсионеры и 30% - работающее население. При формировании групп для занятий медицинская сестра объединяет пациентов по следующим критериям: возраст, трудоспособное население, беременные, лица с отсутствием эффекта от применяемой антигипертензивной терапии. К занятиям в школе медицинская сестра привлекает пациентов с факторами риска и их родственников, а также беременных с артериальной гипертензией. Группа состоит из 10-15 человек, что позволяет осуществлять индивидуальный подход к каждому пациенту. Длительность занятия – около часа, частота – один раз в неделю, всего занятий пять.
Первое занятие:
Анализируя большинство пунктов анкеты, предложенной пациентам исследуемой группы в конце обучения можно сделать вывод, что в ходе проведенных занятий значительно изменилось в лучшую сторону отношение пациентов группы к своему здоровью, поскольку пациенты получили от медперсонала школы исчерпывающую информацию относительно самого заболевания, его осложнений, правил самоконтроля и самопомощи, методов профилактики возможных осложнений.
Так, например, стали соблюдать предписанную врачом диету и регулярно контролировать свой вес 13 человек из 15; 12 человек стали интересоваться научно-популярной литературой по своему заболеванию; 5 курильщиков сообщили, что попытаются бросить курить; из 9 человек, употребляющих алкоголь даже эпизодически семеро вообще отказались от приема алкоголя; все 15 человек стали регулярно контролировать уровень холестерина в крови и артериальное давление. И, наконец, 14 человек из 15 заявили в конце обучения , что в ходе занятий получили адекватную психологическую поддержку от медперсонала школы артериальной гипертензии.
Заключение
Как показывает практика, успешно контролировать течение гипертонической болезни удается далеко не всем пациентам. Самая распространенная причина – это элементарное отсутствие информации о болезни, ее симптомах, о методах лечения и профилактики осложнений, а также о приемах правильного и эффективного самоконтроля своего заболевания.
В настоящее время Всемирная Организация Здравоохранения официально признала обучение полноправным методом лечения хронических заболеваний, таким же важным, как прием лекарств или проведение хирургических операций .
Обучение людей, страдающих артериальной гипертензией, методам самоконтроля, «управления» своей болезнью представляет собой важнейший и реальный элемент улучшения качества помощи больным с целью профилактики осложнений и дальнейшей инвалидизации. Врачи и медицинские сестры делают все возможное, чтобы научить пациентов «управлять» своей болезнью.
Список литературы
Бакшеев В.И., Коломоец Н.М. «Гипертоническая болезнь. Как жить и выжить. Учебно-методическое пособие к занятиям в школе больного гипертонической болезнью М.: ИКФ «Каталог 2012. Издание 4-е, дополненное и исправленное.
Бакшеев В.И., Коломоец Н.М., Турсунова Г.Ф. Клиническая эффективность работы школы больного гипертонической болезнью на амбулаторно-поликлиническом этапе. Терапевтический архив, 2009, Т. 77. № 11.- С. 49-55
Гинзбург М.М., Крюков Н.Н. Ожирение. Влияние на развитие метаболического синдрома, профилактика и лечение. М. «Медпрактика-М» 2010. 172 с.
Гогин Е.Е. Гипертоническая болезнь. Новое в диагностике и лечении. Москва 2007. – 400 с.
Крюков Н.Н., Ларина Т.А., Осипов Ю.А. Образовательные школы диагностики и лечения артериальной гипертензии. Самара, «Содружество Плюс» 2014. 194 с.
Поляков В.П., Мовшович Б.Л., Савельева Г.Г. Кардиологическая практика: Руководство для врачей в 2-х томах. Самара 2004 г.
АНКЕТА № 1
Уважаемый респондент!
Профилактические аспекты деятельности медперсонала школы артериальной гипертонии»
1. Ваш возраст _________
2. Пол ________________
3. Как давно Вы страдаете гипертонической болезнью? _________
4. Какая стадия гипертонии у Вас обнаружена ? _______________
5. Регулярно ли Вы посещаете врача-кардиолога?
6. Посещали ли Вы раньше школу гипертонической болезни?
- нет
7. Читаете ли Вы какую-либо литературу об артериальной гипертензии?
8. Соблюдаете ли Вы рекомендуемую диету?
- нет
9. Страдаете ли Вы ожирением?
10. Контролируете ли Вы ежедневно свое артериальное давление?
-нет
11. Вы курите?
- иногда
12. Употребляете ли Вы алкоголь?
- иногда
13. Регулярно ли Вы контролируете уровень холестерина в крови?
14. Знаете ли Вы о необходимости избавления от лишнего веса и вредных привычек?
- нет
15. Знаете ли Вы о возможных осложнениях при данном заболевании?
16. Вы систематически принимаете препараты, назначенные врачом?
- нет
17. Знаете ли Вы как вести себя в стрессовой ситуации (с учетом Вашего заболевания)?
- затрудняюсь ответить
18. Знаете ли Вы как оказать себе помощь при ухудшении самочувствия?
- затрудняюсь ответить
19. Нуждаетесь ли Вы в психологической поддержке?
Приложение № 2
АНКЕТА № 2
Уважаемый респондент!
Мы, студенты медицинского училища проводим исследование по теме « Профилактические аспекты деятельности медперсонала школы артериальной гипертонии»
1. Ваш возраст_________
2. Пол___________
3. Регулярно ли Вы посещаете врача-кардиолога?
4. Читаете ли Вы какую-либо литературу об артериальной гипертензии?
-нет
5. Знаете ли Вы, гипертонической болезнью какой стадии Вы страдаете?
-нет
7. Страдаете ли Вы ожирением?
8. Контролируете ли Вы ежедневно свое артериальное давление?
-нет
9. Употребляете ли Вы алкоголь?
-иногда
10. Регулярно ли Вы контролируете уровень холестерина в крови?
11. Знаете ли Вы о возможных осложнениях при гипертонической болезни?
-нет
12. Знаете ли Вы как вести себя в стрессовой ситуации (с учетом Вашего заболевания)?
13. Знаете ли Вы как оказать себе помощь при ухудшении самочувствия?
-нет
14. Нуждаетесь ли Вы в психологической поддержке?
Нет
Каталог:
konferenciya
konferenciya -> Синдром эмоционального выгорания медицинских работников
konferenciya -> Исследовательская работа роль медицинской сестры в выявлении факторов риска и профилактике заболеваний органов дыхания
konferenciya -> 1. 1 Понятие о сахарном диабете
konferenciya -> Зависимые ориентации современной молодежи
konferenciya -> Здоровье беременной женщины
konferenciya -> Изучение интродуцированных плодово-ягодных и декоративных культур в засушливых условиях астраханской области
konferenciya -> Исследовательская работа студентов